update 31/1/2017 – Prof. Dr. P. Jeurissen bevestigd de juistheid van mijn analyse (3e punt)!
update 5/1/2018 – Reactie op de video ‘Hoe Goed is Onze Gezondheidszorg’ van Prof. Dr. P. Jeurissen: ‘Vindt je het leuk om een keer hierover in debat te gaan bij een college dat ik geef.’ Ik heb toegestemd, maar dit duurt nog een jaar.
update 13/12/2017 – reactie van Xander Koolman (zie hiervoor), bevestigend commentaar bij het 3e punt
update 6/11/2017 – De gezondheidsverschillen tussen laag- en hoogopgeleiden zijn structureel zeer groot: een verschil van zeven jaar voor de levensverwachting bij geboorte en een verschil van bijna twintig jaar (!) v.w.b. de levensverwachting in goede gezondheid. Dit is de afgelopen 10 jaar gelijk gebleven (Prof. Dr. J. Mackenbach, EUR).
update 24/10/2017 – Bewijslast stapelt zich op: Nederlands zorgstelsel is niet transparant (OESO, 2015)
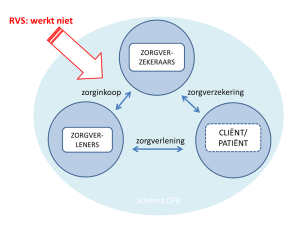
update 8/10/2017 – Conclusie Raad voor Volksgezondheid en Samenleving m.b.t. de driehoek van zorginkoop(markt), zorgverzekering(-smarkt) en zorgverlening(-smarkt) die “niet werkt” meegenomen bij het 5e punt, met korte toelichting.
update 15/9/2017 – Eerste reactie van Prof. Dr. P. Jeurissen (Hoogleraar Betaalbaarheid van de zorg, Celsus Academie): Eens met 1e, 2e, 3e, 4e en 6e punt. Deels oneens met 5e punt.
In de afgelopen week heb ik belangrijke, wetenschappelijke bevindingen op een gecomprimeerde wijze samengevat in blogs.
Samenvatting:
1e – Er zijn twee kwalitatief goede en wetenschappelijk gefundeerde Zorgstelselranglijsten: OESO Health at a Glance en het CommonWealthFund (CMWF). Het CMWF rapporteert over 7 moderne Europese landen, de OESO rapporteert over alle 14 moderne Europese landen met data die jaarlijks worden bijgewerkt en online beschikbaar zijn. bron: VWS, 2016. Zie verder: https://gijsvanloef.nl/2016/09/21/de-gezondheidszorg-in-14-moderne-europese-landen-kwaliteit-versus-kosten/
2e – De Nederlandse levensverwachting bij geboorte is 81,8 jaar, zes moderne Europese landen hebben een hogere levensverwachting (Spanje, Zwitserland, Italie, Frankrijk, Zweden, Noorwegen). De Nederlandse man heeft een levensverwachting van 80 jaar (6e plaats), de Nederlandse vrouw heeft een levensverwachting van 83,5 jaar (12e plaats). bron: OESO, 2016 (ook: RIVM). Nota Bene: dit punt gaat over een belangrijk detail, de levensverwachting bij geboorte. De reden dat ik het noem, is om een tegenwicht te geven aan de gekleurde berichtgeving van de beleidsoverheid over de levensverwachting. Zie verder: https://gijsvanloef.nl/2017/09/10/onze-levensverwachting-2-het-rivm-persisteert-in-tendentieuze-berichtgeving/
3e – Sinds de invoering van het systeem van gereguleerde marktwerking in 2006 (Zorgverzekeringswet) is de kwaliteit van de medische zorg in Nederland vanuit (modern) Europees perspectief verslechterd, terwijl de kosten disproportioneel zijn gestegen. bron: https://gijsvanloef.nl/wp-content/uploads/2017/01/vanloef-leijten-esb4745-026-029.pdf Dr. Xander Koolman meent: “Ik vind dit een verdedigbare aanpak voor de beoordeling van de ontwikkeling van de ‘performance’ van de medisch-curatieve zorg.”

4e – Er lijkt geen verband te bestaan tussen de totale zorgkosten als %BNP en de levensverwachting (dit was al bekend).
5e – Moderne Europese landen met een Statutory Health Insurance System (verplicht privaat verzekeringsstelsel) geven meer geld uit aan de zorg dan landen met een National Health Care System (publiek zorgstelsel): Private zorgstelsels zijn duurder dan Publieke Zorgstelsels. bron: OESO, CMWF, 2017.http://www.commonwealthfund.org/~/media/files/publications/fund-report/2017/may/mossialos_intl_profiles_v5.pdf?la=en

Reactie Patrick Jeurissen: “Private zijn inderdaad duurder, maar eigenlijk zou je ook moeten corrigeren voor mate van vergrijzing… (enz.)”
Commentaar: M.b.t. de vergrijzing – Nederland heeft in vergelijking met de dertien andere moderne Europese landen een relatief jonge bevolking. Alleen van de Noren kun je zeggen dat ze minder ouderen hebben. Als we corrigeren voor de vergrijzing dan komt Nederland er (nog) slechter vanaf. Immers, een jonge bevolking heeft minder zorg nodig dan een oude bevolking. Zie de tabel:
M.b.t. het private zorgstelsel met zorgverzekeraars – De Raad voor Volksgezondheid en Samenleving (RVS) concludeert in haar advies (2 oktober jl.) Zorgrelatie centraal “dat zorginkoop binnen de Zvw en Wlz niet werkt zoals achter de tekentafel bedacht is. De Raad adviseert om af te stappen van het maken van beleid op basis van de onrealistische aannames en van de verwachting dat door het beleid te optimaliseren, de praktijk alsnog volgens deze logica gaat werken.” En: “Samenvattend, inkoop heeft binnen de medisch-specialistische zorg, de kraamzorg en de intramurale ouderen zorg de kosten op macroniveau niet weten te verminderen. Integendeel, de kosten zijn toegenomen. Binnen de Zvw blijkt er slechts beperkt een relatie te zijn tussen het gedrag van verzekerden en zorggebruikers enerzijds en zorginkoop anderzijds. De driehoek werkt niet.”
Toelichting: Het beleid is de beleidstheorie van de gereguleerde marktwerking met private zorgverzekeraars als ‘hoeders’ van het zorgaanbod. Dit werkt niet en het heeft geen zin om te proberen om dit alsnog te laten werken, aldus de RVS.
Mijn al eerder geformuleerde conclusie dat het Nederlandse private zorgverzekeringsstelsel ondoelmatig is krijgt dus steeds meer bevestiging vanuit de beleidswetenschap en het overheidsbestuur.
Lees ook: https://joop.bnnvara.nl/opinies/publiek-medisch-zorgstelsel-bespaart-4-miljard-jaarlijks
6e – De bevolking in Zweden (66%), Nederland (54%) en het Verenigd Koninkrijk (53%) is in meerderheid ontevreden over het eigen zorgstelsel en wil fundamentele veranderingen. De bevolking in Duitsland (60%), Noorwegen (59%), Zwitserland (58%) en Frankrijk (54%) is in meerderheid tevreden over het eigen zorgstelsel. bron: CMWF, 2017.