17 views website (<485 LinkedIn)
Gijs van Loef, John Jacobs
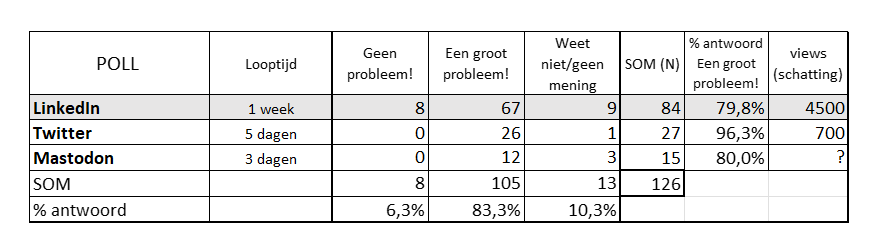
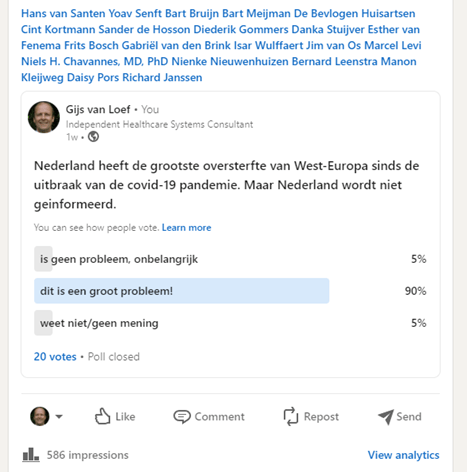
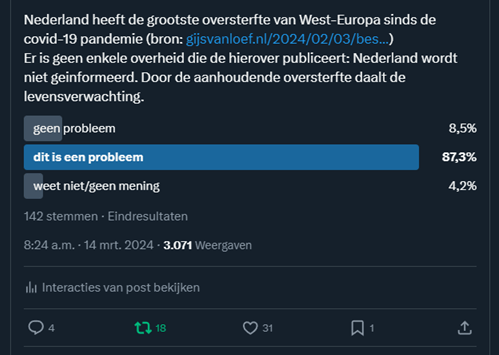
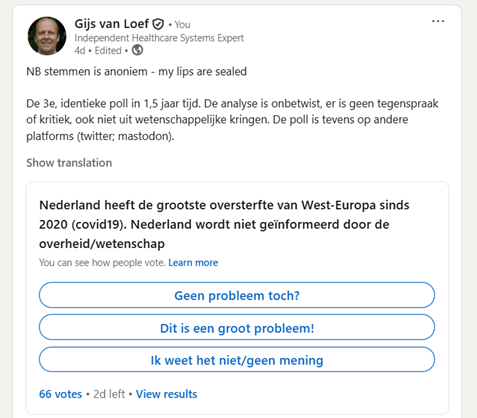
Wij van het Platform Betrouwbare Zorgcijfers wilden Nederland wakker schudden! Dat deden we op zaterdagochtend 14 maart op onze websites, twitter en LinkedIn.


Bijeenkomst in 2018, derde vanaf linksboven John Jacobs, ik sta naast hem https://gijsvanloef.nl/2018/10/02/1e-bijeenkomst-platform-betrouwbare-zorgcijfers-succes/
CHRONOLOGIE CORONA COMMUNICATIE KABINET & MEDIA
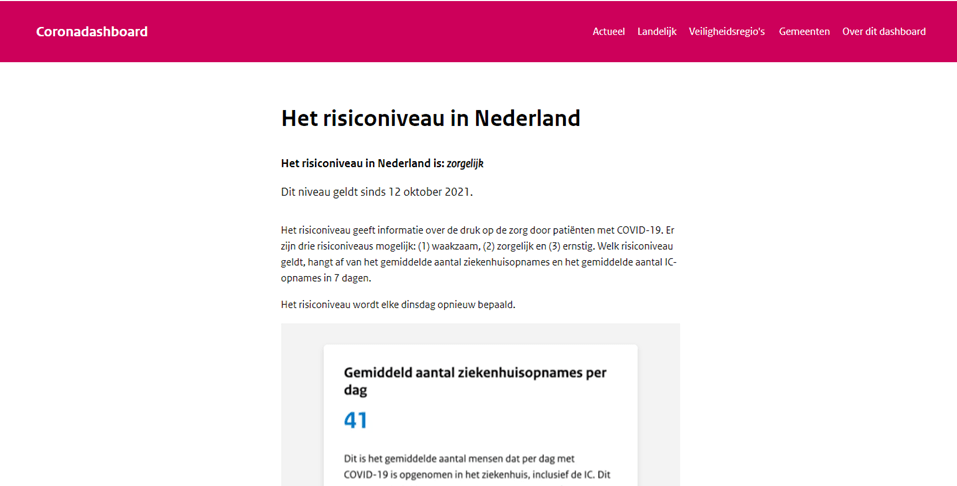
maandag 9 maart 2020
1e persconferentie – Mark Rutte en Jaap van Dissel – ‘Wij stoppen vanaf vandaag met handen schudden’
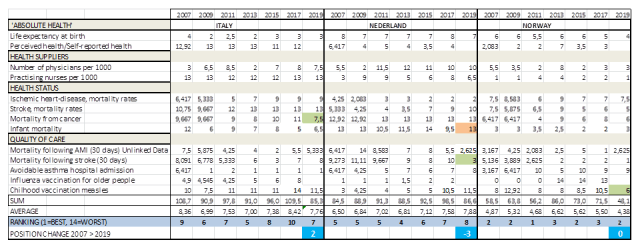
woensdag 11 maart 2020, NOS-nieuws 22:01 uur: ‘Nederland is over 8 tot 14 dagen waar Italië vandaag is’ – Andreas Voss, hoogleraar infectiepreventie
Eerder ingrijpen is nodig.

https://nos.nl/video/2326766-nederland-is-over-8-tot-14-dagen-waar-italie-vandaag-is
donderdag 12 maart 2020
2e persconferentie – Mark Rutte, Bruno Bruins en Jaap van Dissel – ‘Nederland is nu een patiënt’
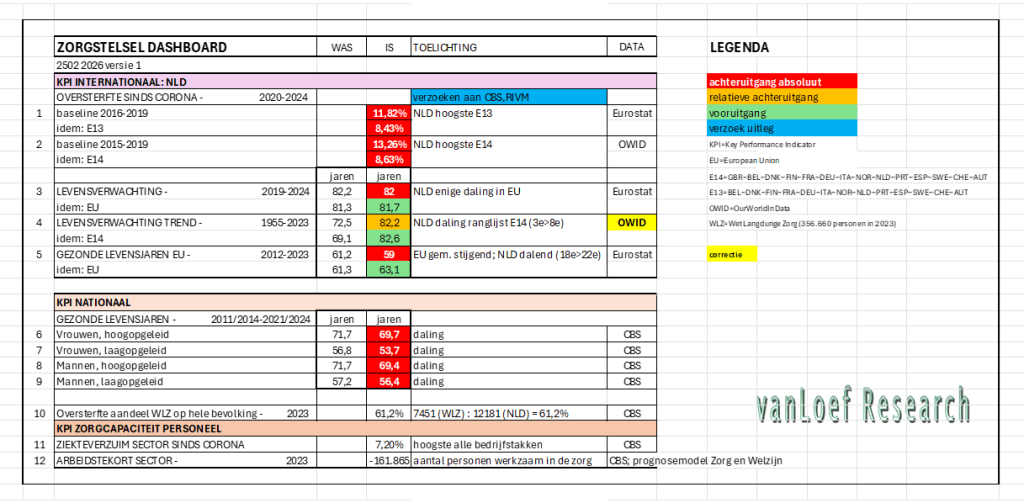
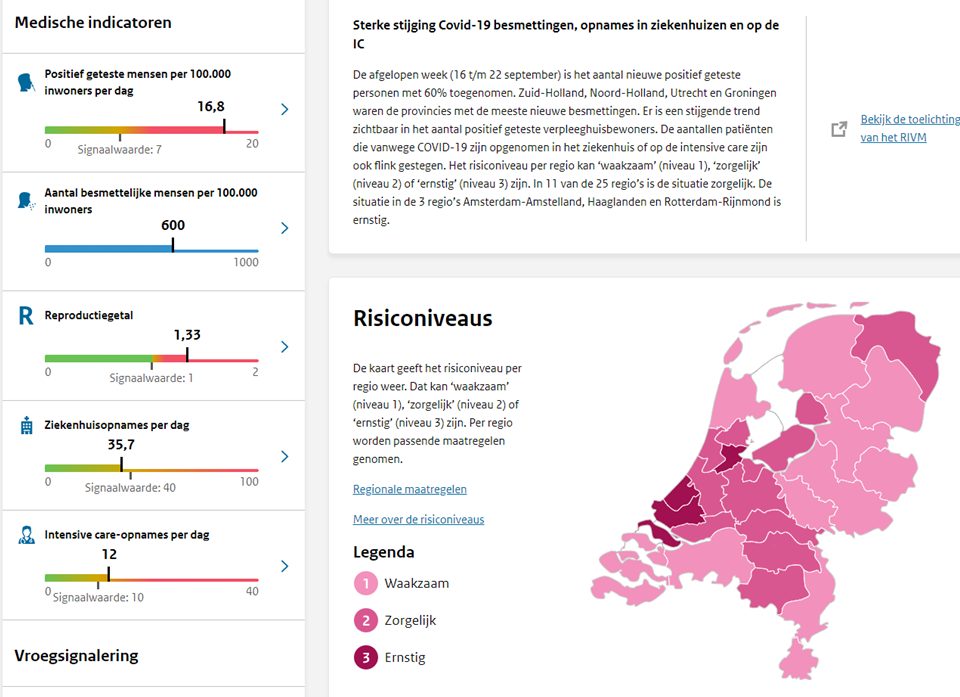
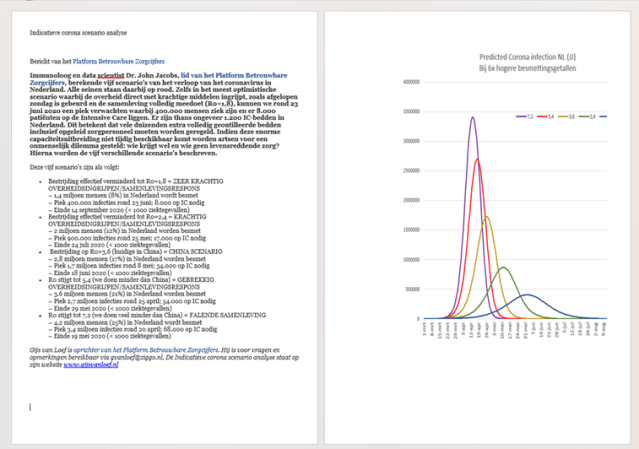
zaterdag 14 maart, 9:00 uur: Indicatieve Corona Scenario Analyse
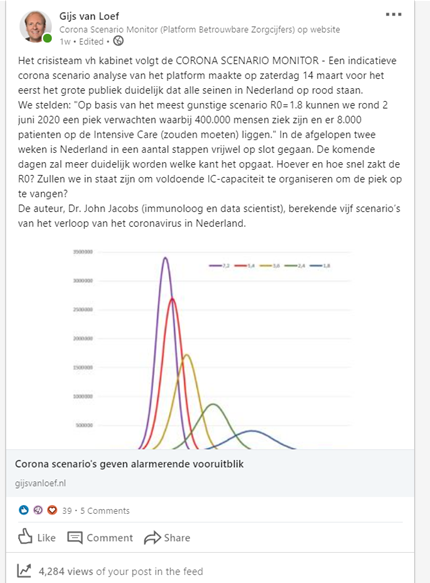
Publicatie op deze website en op LinkedIn (als: ‘Corona scenario’s geven alarmerende vooruitblik’), tevens publicatie op de website van John Jacobs https://hartblik.weebly.com/versimpeld-model-corona-nl.html, als Platform Betrouwbare Zorgcijfers. En ook op twitter, Jacobs (@Chr1stenJohn), van Loef (@GijsvanLoef).
(14/3 t/m 16/3: 19.8K bezoekers website, 28.9K views)
10:30 uur – een ‘minister’ neemt er kennis van op LinkedIn
22:25 uur – de secretaris-generaal van het ministerie VWS is (ook) geïnformeerd
Citaten
“Als epidemioloog kan ik niet anders dan complimenten geven voor deze analyse. Dank voor het delen. Helpt om de bewustwording verder te vergroten.”, Dr. Hugo Hoeksma
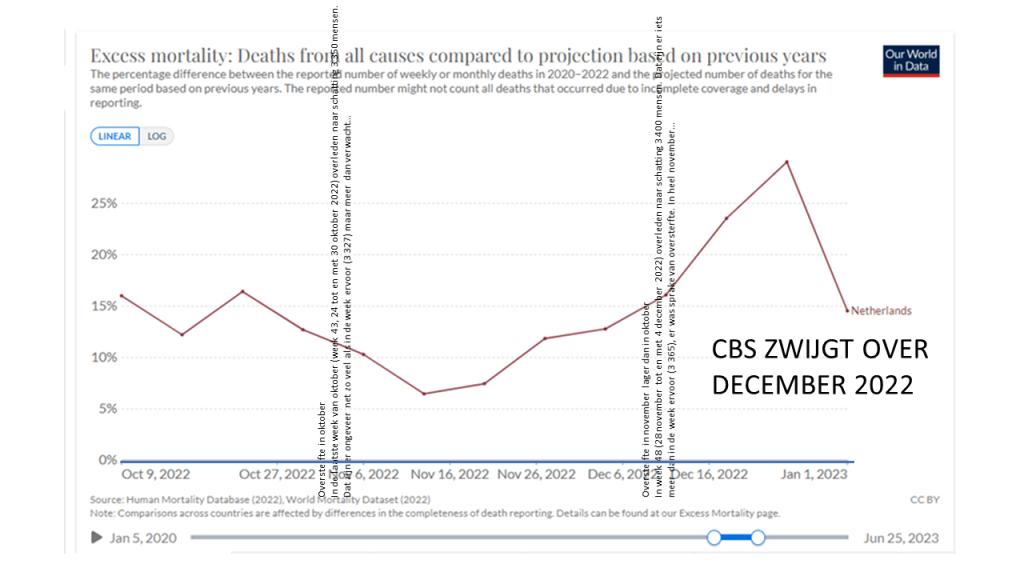
Wij lieten voor het eerst de exponentiële curves van het coronavirus zien op het internet en in het openbaar.
Deze website werd in het weekend voorafgaand aan de toespraak van de premier 14.400 keer bezocht en het aantal views bedroeg 21.100.
Achtergrondinformatie

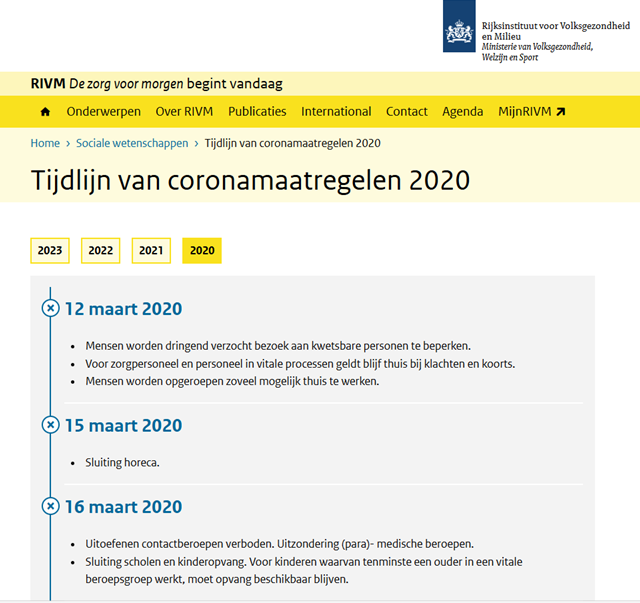
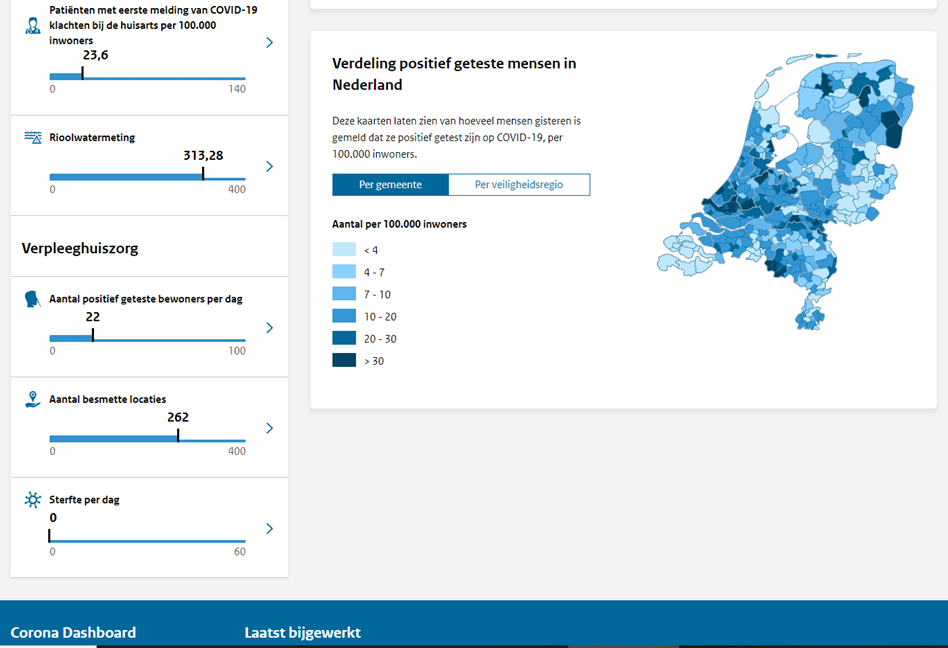
Zondag 15 maart, 17:30 uur
3e persconferentie – Bruno Bruins en Arie Slob
Nieuwsuur: o.a. aankondiging toespraak Mark Rutte – “Er zullen heel veel gaan doden vallen” (check o.a. Arjan Noorlander van 4:18 – 5:54 min.); melding aantal besmettingen (verschillende getallen, lage cijfers RIVM, hoge cijfers GGD); “Morgenavond om 19:00 uur TV-toespraak Mark Rutte” (33:12 min.; NB: het tijdstip is daarna dus vervroegd naar 11:13 uur)
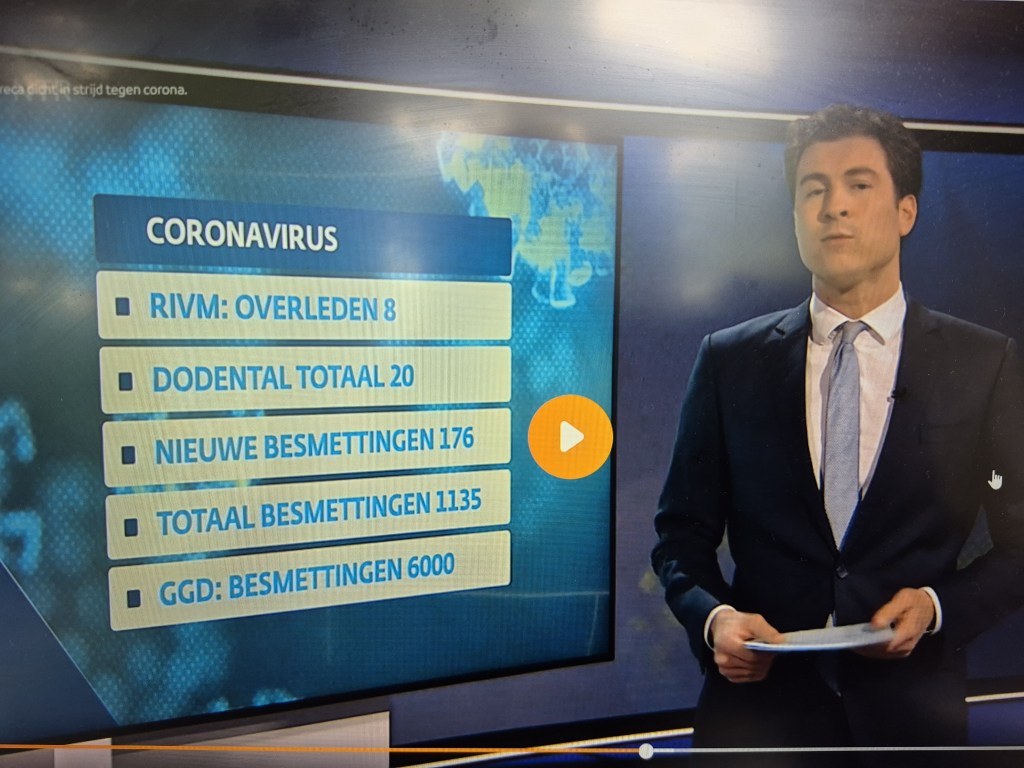
https://tvblik.nl/nieuwsuur/15-maart-2020
na Nieuwsuur – John Jacobs: het RIVM corrigeert zichzelf, er zijn 6000 besmettingen ipv. 900
“De epidemie zal 1 tot 3 weken eerder haar maximum bereiken, omdat de epidemie al verder was (meer casussen) dan eerder werd aangenomen. Dat betekent dat we minder tijd hebben om onze zorg voor patiënten op order te krijgen.”

https://hartblik.weebly.com/addendum-correctie.html

Citaten
“Complimenten voor uw analyse! (…) Inmiddels zijn we hier ook zover dat er min of meer isolatie voor drie weken is afgekondigd. Deze analyse indachtig is dat, in mijn interpretatie, een ultieme poging om de verspreiding min of meer in de kiem te smoren. Heel benieuwd hoe we er over 2-3 weken voor staan. Totale isolatie kan natuurlijk niet, want er moet ook gezorgd en geleefd worden, maar dit gaat een eind in die richting. Want, de getallen die naar voren komen uit een analyse als deze zijn zeer alarmerend en angstaanjagend. Je kan je voorstellen dat er veel mensen zijn die in paniek zouden kunnen raken van de genoemde aantallen. Wel zaak om met elkaar goed te bewaken dat statistische analyses (als deze ook) geen eigen leven gaan leiden in de opinie. Een mooi element van deze analyses is dat er wel iets van een einddatum wordt gegeven aan de curve. Blijft natuurlijk dat we ons in een wereld bevinden waarin over de grenzen ook allerlei beleid wordt gevoerd en met verschillende tempi. Fascinerende tijden, maar ook onzeker. (…) In ons ziekenhuis (GHZ) zijn we natuurlijk ook aan het afwegen wat de acties en afwegingen voor korte en middellange termijn moeten zijn. Voor mij geven analyses als deze daarbij houvast en zeker ook sense-of-urgency … Maar daar ontbreekt het inmiddels echt niet (meer) aan. Nogmaals, interessant en dank voor het delen van de analyses!”, Joost Warners Directeur MSB Gouda
maandag 16 maart 2020, 11:13 uur
Mark Rutte in het Torentje
dinsdag 17 maart 2020
Het RIVM publiceert voor het eerst scenario’s.
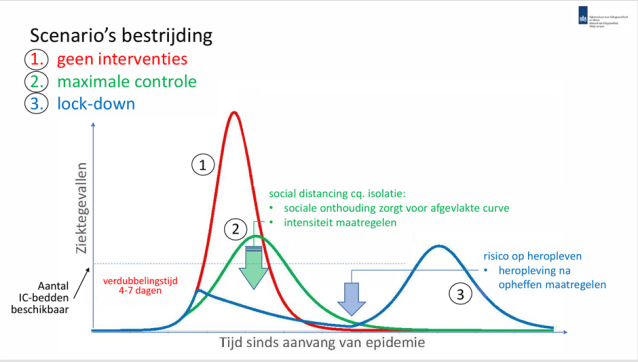
Nieuwsuur, 12:48 uur
NPO1, 14:00-16:00 uur – Marion Koopmans over Groepsimmuniteit
5:40 minuten. 250.000 doden in Groot-Brittannië bij streven naar groepsimmuniteit (GI).Ook vrij jonge mensen op intensive care. Nederland wil verspreiding afzwakken. Nederland wil het anders doen dan GB. De WHO is kritisch op de GI-strategie.
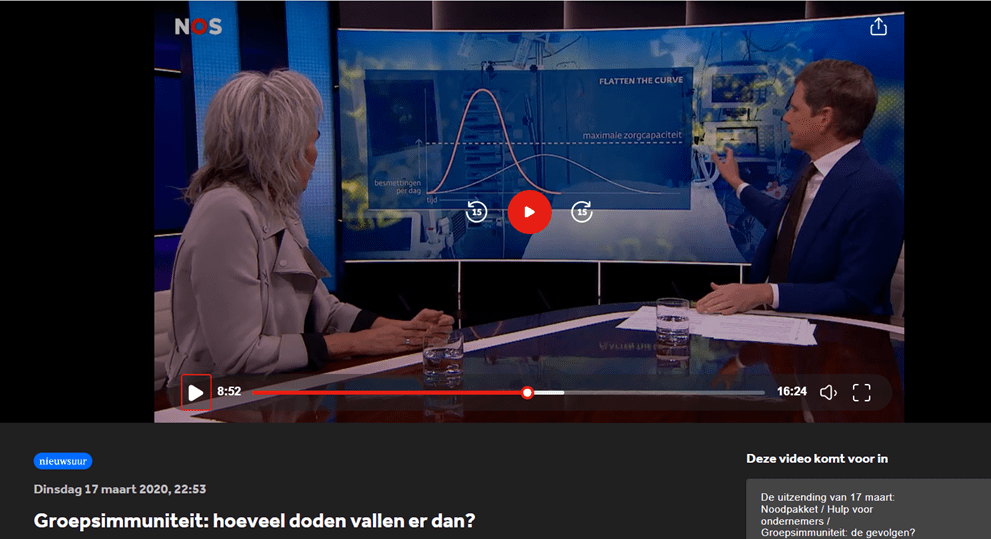
Nieuwsuur, 22:53 uur – Groepsimmuniteit: Hoeveel doden vallen er dan?
Marion Koopmans over groepsimmuniteit. Onzeker of GI gaat werken. “Ik verwacht het wel.” (7:30 min.: Rekenen: als 8 miljoen mensen geinfecteerd raken, worden er 4 miljoen echt ziek, dit leidt tot. ca 40.000 tot 80.000 doden. Ter vergelijking, de heftig influenza van enkele jaren geleden leidde tot 9.000 slachtoffers in 1 winter.)
Vanaf 12:38 Prof. Carl Bergstrom (Univ. of Washington, WA) die het nastreven van groepsimmuniteit afraadt vanwege de enorme sterfte die dit tot gevolg heeft en die hij inschat op 1 a 2% van alle infecties. (NB dit zou dan om 80.000 tot 160.000 doden gaan) Een echte lockdown leidt tot flatten the curve, met beheersing van de ziektelast op populatieniveau waardoor de zorg minder overbelast raakt en tijdwinst geboekt wordt die nodig is om medical therapy en vaccins te kunnen ontwikkelen, waarvoor een tot anderhalf jaar nodig is, is zijn inschatting. Absolute aanrader!
https://nos.nl/nieuwsuur/video/2327465-groepsimmuniteit-hoeveel-doden-vallen-er-dan
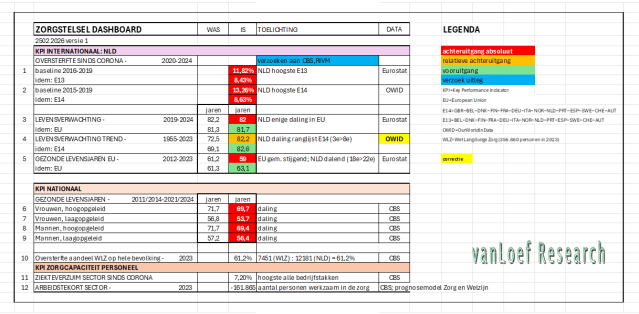
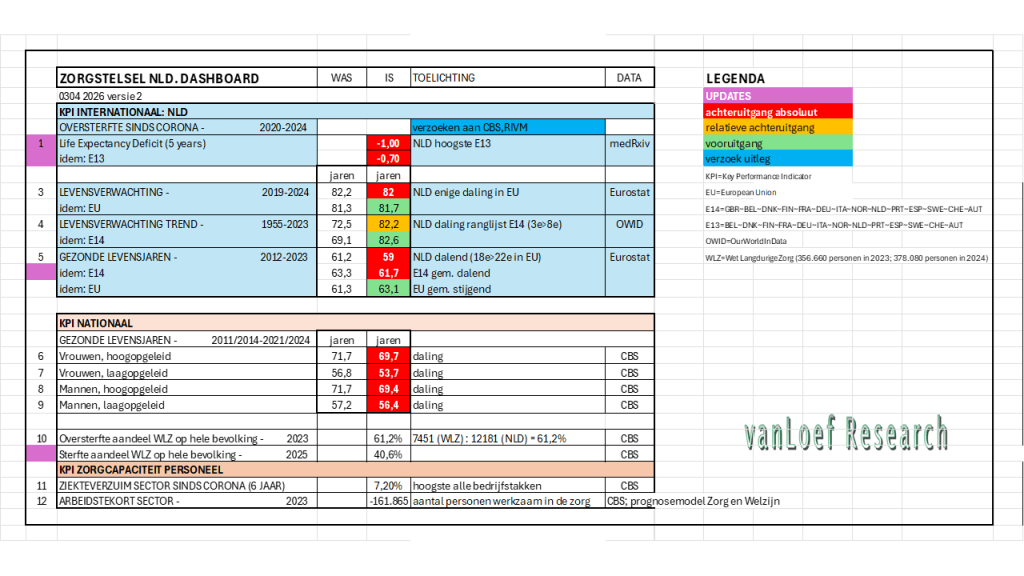
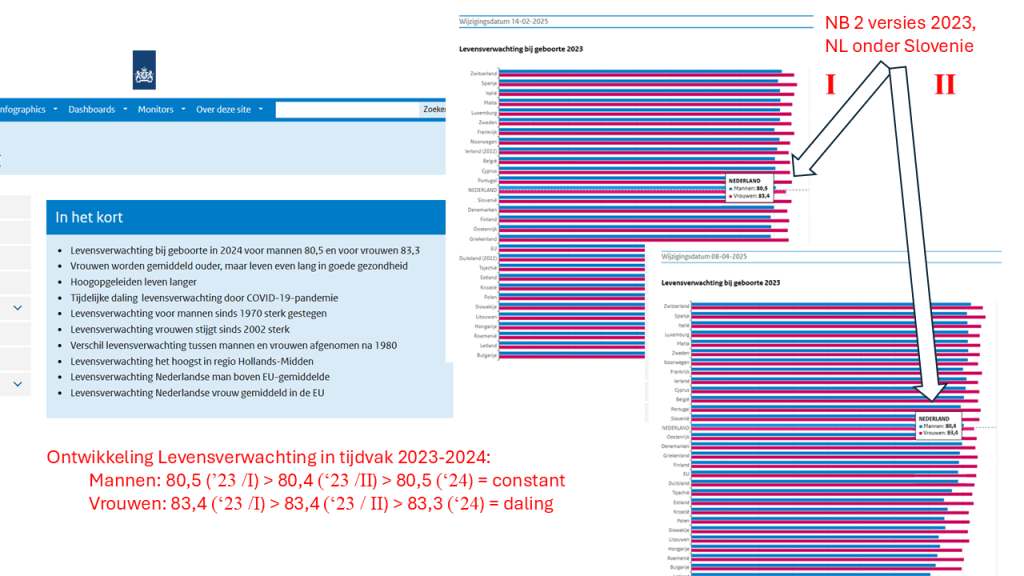
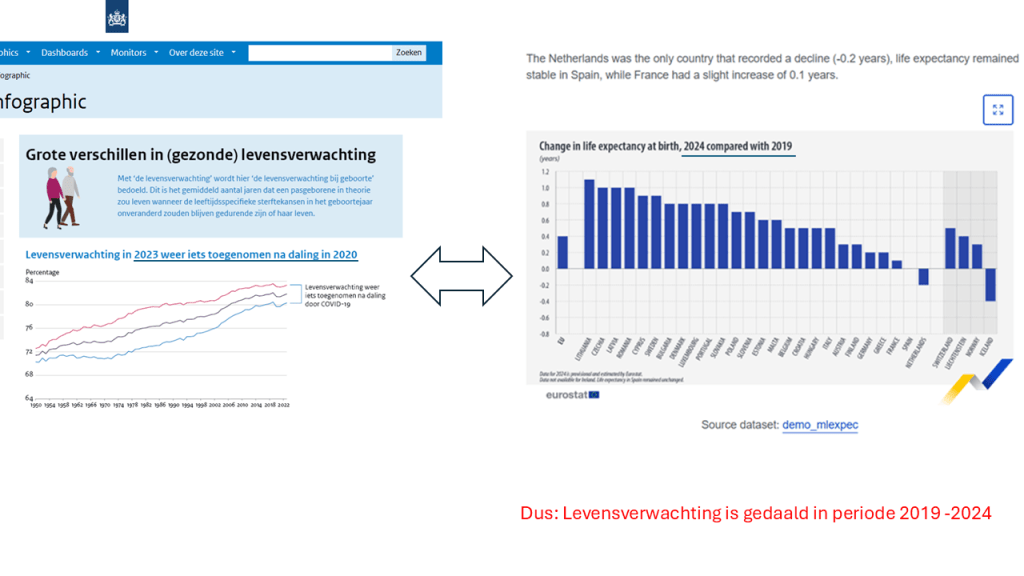
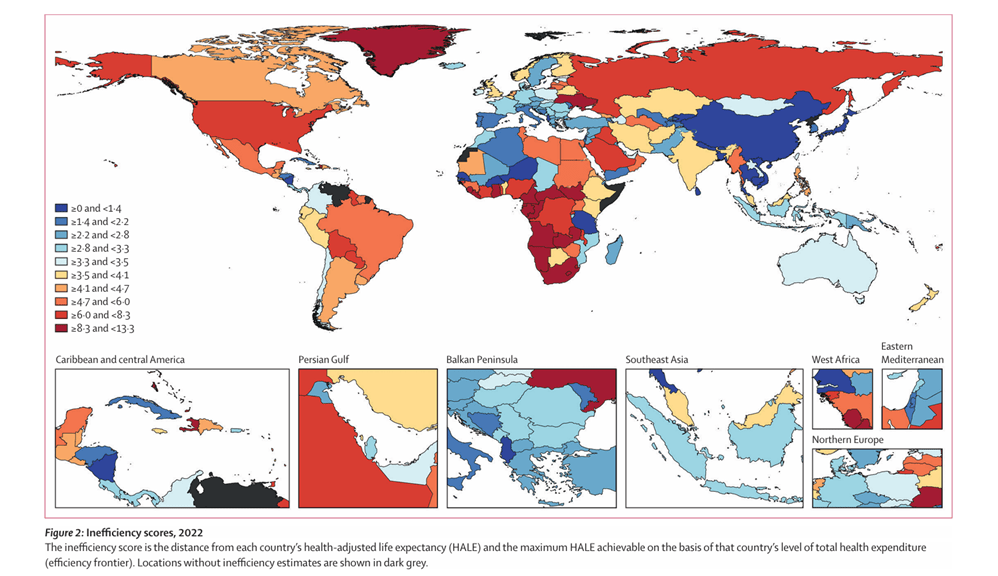
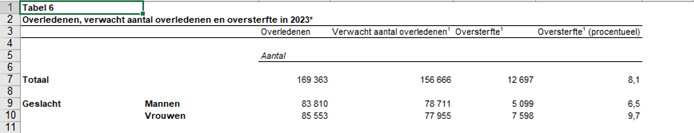
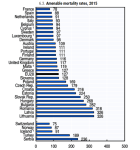
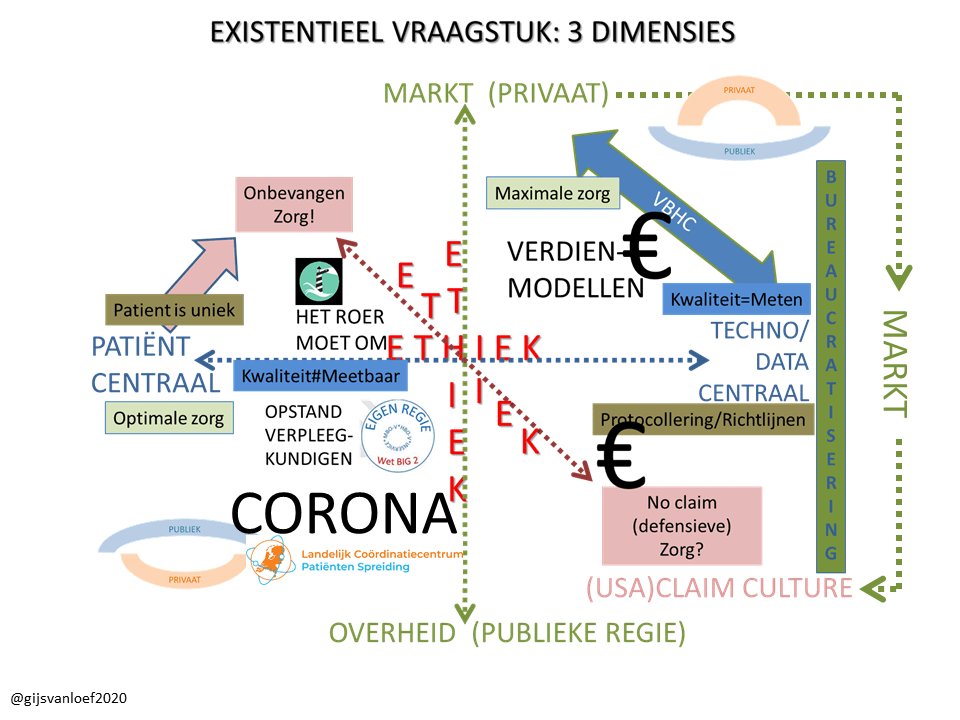
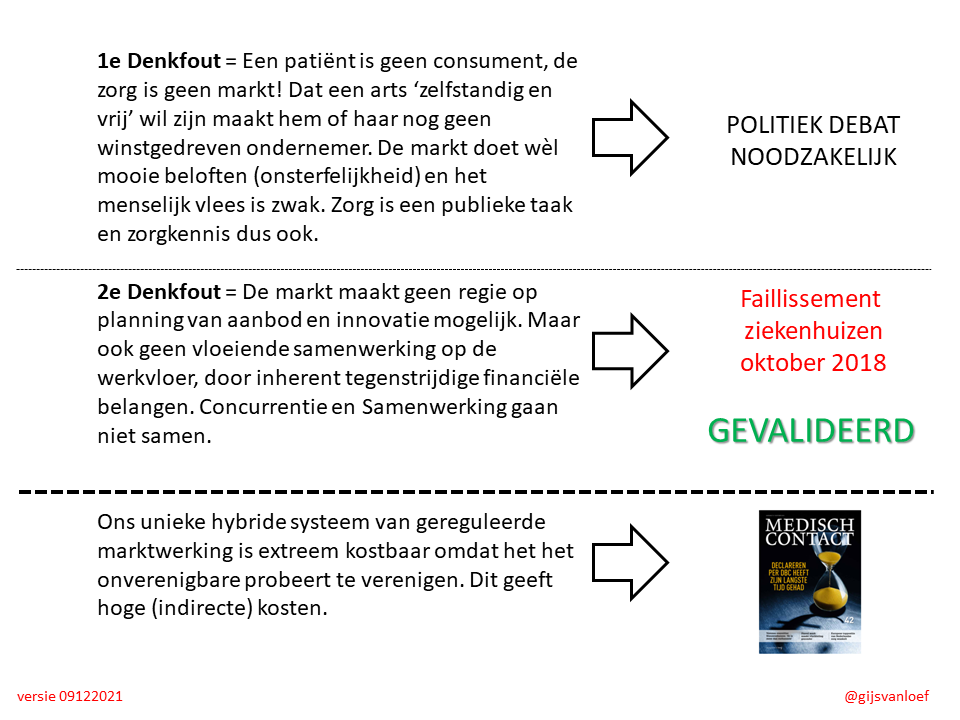
Wat doe ik? Beoefening van kritische wetenschap. Mijn bijdragen liggen in de onafhankelijke analyse van de werking van de marktgedreven zorg op basis van een integrale kennisbenadering en analyse van cijfers/kengetallen en oplossingen - de ontwikkelde kengetallen (oa. oversterfte>dalende levensverwachting; arbeidstekort) worden inmiddels breed geaccepteerd. Tevens houd ik mij bezig met het ontwerp van een beter zorgstelsel (publiek primaat; kwalitatief, financieel).
Wat kunt u doen? Steun dit onafhankelijk onderzoek door het te delen en/of neem contact met mij op.
U kunt ook doneren en dan een bijdrage storten op bankrekening NL93 INGB 0104514876 t.n.v. van Loef Research & Consult.
Andere bronnen en verwijzingen
https://onderzoeksraad.nl/onderzoek/aanpak-coronacrisis-deel-1-tot-september-2020
pagina 44. Het document van MCCb ‘Scenario en fasen’ is niet openbaar.