3814 views (website & LinkedIn) – Top25 (25)
Wat doe ik? Kritische wetenschap. Mijn bijdragen liggen in de onafhankelijke analyse van de werking van de marktgedreven zorg op basis van een integrale kennisbenadering en analyse van cijfers/kengetallen en oplossingsvoorstellen. De ontwikkelde kengetallen (oa. oversterfte; arbeidstekort) worden inmiddels breed geaccepteerd. Tevens ontwerpen van een beter, ander zorgstelsel (kwalitatief, financieel).
Wat kunt u doen? Steun dit onafhankelijk onderzoek door het te delen en/of neem contact met mij op.
U kunt ook doneren en dan een bijdrage storten op bankrekening NL93 INGB 0104514876 t.n.v. van Loef Research & Consult.
Een beknopte bespreking van het Eindverslag van het onderzoek naar een mogelijke relatie tussen Covid-19 vaccinaties en oversterfte in Nederland 2021 – 2023 van Ronald Meester en Marc Jacobs aan de hand van de hoofdstuksamenvattingen.
Het rapport is gepubliceerd op Researchgate als preprint, er is nog geen peer review van https://www.researchgate.net/publication/383239838_Eindverslag_van_het_onderzoek_naar_een_mogelijke_relatie_tussen_Covid-19_vaccinaties_en_oversterfte_in_Nederland_2021_-_2023
Antivax beweging en de media
Het rapport wordt omarmd door de bekende groep anti-vaxxers in Nederland (oa. Els van Veen, Jan Bonte alias @Bumblebee, Herman Steigstra, Wouter Aukema, die allen behalve van Veen ook bijdragen leverden aan het rapport en erin vermeld worden) met het mediaplatform van Maurice de Hond als uitlaatklep (en actieve ingangen bij de Nieuwe Wereld en Ongehoord Nederland!) en de Stichting Artsen Collectief https://artsencollectief.nl/ die specifiek reageert op de analyse van de relatie tussen mRNA vaccins en myocarditis https://artsencollectief.nl/10-sterfte-door-mrna-vaccin-geinduceerde-myocarditis-in-japan/.
Hier blijft het bij, qua steun. Waarbij aangetekend wordt dat het maatschappelijk geluid van deze groep krachtig is, met de steun van de verschillende ‘kritische media’ vertolkt men het enige tegengeluid in Nederland. Zie ook https://en.wikipedia.org/wiki/Anti-vaccine_activism
Er zijn geen reacties in de serieuze media. Op X geeft de immunoloog Marc Veldhoen commentaar dat er niet om liegt. Hij maakt gehakt van het rapport.
Mijn commentaar bij zijn draadje op X is genuanceerder: ‘Je kritiek is niet mals en deel ik op veel punten (mijn specifieke deskundigheid ligt op een ander vlak). Maar deze noeste arbeid afdoen als ‘pseudowetenschappelijk werk’ doet Ronald Meester en Marc Jacobs ernstig tekort. Zij leveren mi. een relevante bijdrage aan de wetenschap.’
Hoofdstukgewijs commentaar
U leest eerst het tekstfragment uit het rapport, in cursief. Daarna mijn commentaar – Reactie. In klein lettertype.
Hoofdstuk 1 – Inleiding en verantwoording
We hebben ons bij het onderzoek veelal beperkt tot Nederland, behalve bij de meta-analyse van de literatuur, de data van de EMA en de trial van AstraZeneca. Deze keuze had alles te maken met gebrek aan tijd en geld; we hadden onze handen hier al behoorlijk vol aan. Het is overigens ook niet altijd gezegd dat internationale vergelijkingen zinvol zijn. De economische, sociale en gezondheidssituatie tussen landen is vaak heel verschillend, en zeker zoiets als oversterfte kan in verschillende landen heel verschillende dingen betekenen die zich maar moeilijk laten vergelijken. De temporele relaties tussen de Covid-golven en de vaccinaties zijn bijvoorbeeld in elk land weer anders. Maar hoe het ook zij, wij beperken ons vooral tot de situatie in Nederland maar merken wel op dat in Engeland vergelijkbare conclusies zijn getrokken (p6)
Reactie – Internationale vergelijkingen op macro-nivo zijn buitengewoon zinvol! Als we daar goed naar kijken kunnen we stevige conclusies trekken. Zo is een vergelijking met Belgie absoluut relevant, omdat de fysieke omstandigheden, bevolkingsopbouw e.d. sterk overeenkomen. vanLoef Research doet al jaren internationaal vergelijkend onderzoek en publiceert erover https://gijsvanloef.nl/2024/02/03/bestelling-oversterfte-in-nederland-in-europa/ De opmerking over Engeland is een insinuatie obv 1 email.
Overtuigingen zijn persoonsafhankelijk, en onderzoekers die dezelfde data hebben trekken soms (of vaak) toch heel verschillende conclusies. Om toch overtuigd te raken van een hypothese die je eerder bizar achtte heb je erg veel bewijs nodig, terwijl je bij een hypothese die toch al heel logisch leek met minder bewijs genoegen neemt. Dat fenomeen is normaal, helemaal niet controversieel en ligt ten grondslag aan het zogenaamde Bayesiaanse paradigma in de statistiek. Het is precies dit Bayesiaanse paradigma dat wij als uitgangspunt nemen, en dat de lezer ook kan helpen om zijn of haar eigen mening te vormen.
Reactie – het Bayesiaanse paradigma spreekt mij aan. Mijn hypothese is een andere. https://gijsvanloef.nl/2024/04/03/hypothese-de-overheid-probeert-het-mislukken-van-de-marktwerking-in-de-zorg-te-verhullen/
Hoofdstuk 2 – Oversterfte in Nederland – een overzicht
We leggen uit hoe wij verwachte sterfte berekenen, en hoe dit impliceert dat de oversterfte reëel is. Onze verwachting wijkt niet veel af van de tijdens de coronajaren gehanteerde norm van het CBS. Oversterfte is geen kwestie van wekelijks of maandelijks tellen om te zien of je in die week of maand binnen de ‘bandbreedte’ van de verwachting blijft. Het gaat om het cumulatieve effect, en bovendien moet je er rekening mee houden dat je na oversterfte ondersterfte verwacht. Als die uitblijft is er verborgen oversterfte. Vanaf 2021, het jaar waarop vaccineren tegen Covid-19 begon, zien we een zeer afwijkend sterftepatroon in Nederland, zowel in omvang als in moment van overlijden. (p10) – de samenvatting.
Reactie – Er is structureel oversterfte in NL, sterker nog: we hebben de hoogste oversterfte van West-Europa (!). https://gijsvanloef.nl/2024/05/19/corona-voorbij-de-oversterfte-niet/ vanLoef Research correspondeert over de nieuwe, hogere sterfteverwachting met het RIVM. https://gijsvanloef.nl/2024/07/22/brief-aan-het-rivm/ ; https://gijsvanloef.nl/2024/08/14/antwoord-van-het-rivm-brief-sterftecijfers-levensverwachting/
Hoofdstuk 3 – Enkele aanwijzingen via gepubliceerde bijwerkingen
We laten met enkele voorbeelden zien dat er onmiskenbaar aanwijzingen zijn dat de coronavaccins ongewenste en schadelijke bijwerkingen hebben. We kijken eerst naar een trial van AstraZeneca zelf. Als hun cijfers correct zijn, betekent dit dat de vaccins met een zeer grote kans (hun schatting is 2,88%) tot serieuze bijwerkingen leidt. Ook in de data van de EMA (European Medicins Agency) vinden we dergelijke aanwijzingen. De meest gemelde bijwerking van de Covid-19 vaccins blijkt het krijgen van Covid-19 te zijn. Bovendien zijn er sterke aanwijzingen voor een grote onderrapportage van bijwerkingen. (p22) – de samenvatting.
Reactie – Op 27 maart 2024 heeft de Europese Commissie de handelsvergunning voor Vaxzevria ingetrokken. Dit is gebeurd op verzoek van de fabrikant AstraZeneca. Verder plaats ik een vraagteken bij ‘Covid-19 als bijwerking. Eveneens bij ‘de grote onderrapportage van bijwerkingen‘.
Hoofdstuk 4 – Een meta-analyse van de literatuur
We doen een poging tot een meta-analyse van de literatuur over de relatie tussen Covid-19 vaccins en sterfte. Er is extreem veel over gepubliceerd maar van de 13.430 publicaties die we bekeken bleken er slechts 83 aan onze inhoudelijke en kwaliteitseisen te voldoen. ‘Follow the science’ was dus niet zo verstandig tijdens de pandemie. De overgebleven 83 studies rapporteren zeer uiteenlopende effectiviteiten van de vaccins, met zeer grote onzekerheidsmarges, en zijn bovendien niet of nauwelijks met elkaar te vergelijken. (p28) – de samenvatting.
Reactie – Dit gaat buiten mijn expertise. Recent trof ik via Google meerdere wetenschappelijke studies aan die een positief verband aantonen tussen vaccinatie en minder kans op longcovid en sterfte: https://www.bmj.com/content/384/bmj.q488 ; https://www.ox.ac.uk/news/2024-05-03-ground-breaking-study-reveals-how-covid-19-vaccines-prevent-severe-disease ; https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(23)02622-3/abstract 15/1/2024 ; https://www.thelancet.com/journals/lanres/article/PIIS2213-2600(24)00082-1/fulltext . Het is duidelijk dat de auteurs hier een frontale aanval op de medisch wetenschappelijke literatuur op dit terrein doen.
Hoofdstuk 5 – Macro-analyses
Macro-analyses zijn analyses op een hoog aggregatieniveau – ze maken geen gebruik van data op persoonsniveau. Dergelijke analyses zijn in het kader van ons onderzoek nooit exact, maar schattend en indicatief. Ze kunnen echter toch inzichtelijk zijn, en vormen een nuttige tegenhanger van micro-analyses. We beginnen met een rapport dat het CBS op 23 februari 2024 publiceerde, en waaruit wellicht onbedoeld interessante informatie te halen is over de effectiviteit van de vaccins tegen sterfte aan Covid-19. We concluderen dat deze effectiviteit in de eerste weken na eerste vaccinatie negatief is. Daarna volgt een korte periode van bescherming die echter al snel weer verdwijnt. Daarna gaan we in op conclusies die we uit temporele correlaties tussen vaccinatievolumes en sterfte kunnen trekken. Er wordt vaak te makkelijk gewezen op het cliché dat correlatie geen causaal verband impliceert. Dat is natuurlijk juist, maar aan de andere kant zorgt een causaal verband normaal gesproken wel voor correlaties. We observeren correlatie op verschillende manieren. (p55) – de samenvatting.
Reactie – Plaats vraagtekens bij de analyse van de auteurs van het CBS-rapport, waarbij gesuggereerd wordt obv. aannames en rekensommen dat er direct na de coronaprik mensen door die prik aan corona overlijden. Dit vraagt om een gedegen reactie van andere deskundigen.
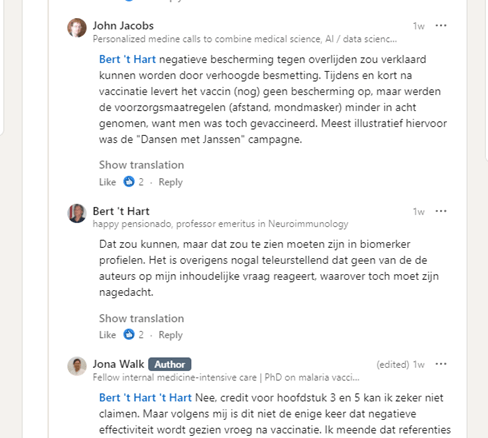
Op de Linkedin pagina van Jona Walk wordt een inhoudelijke discussie gevoerd (screenshot)
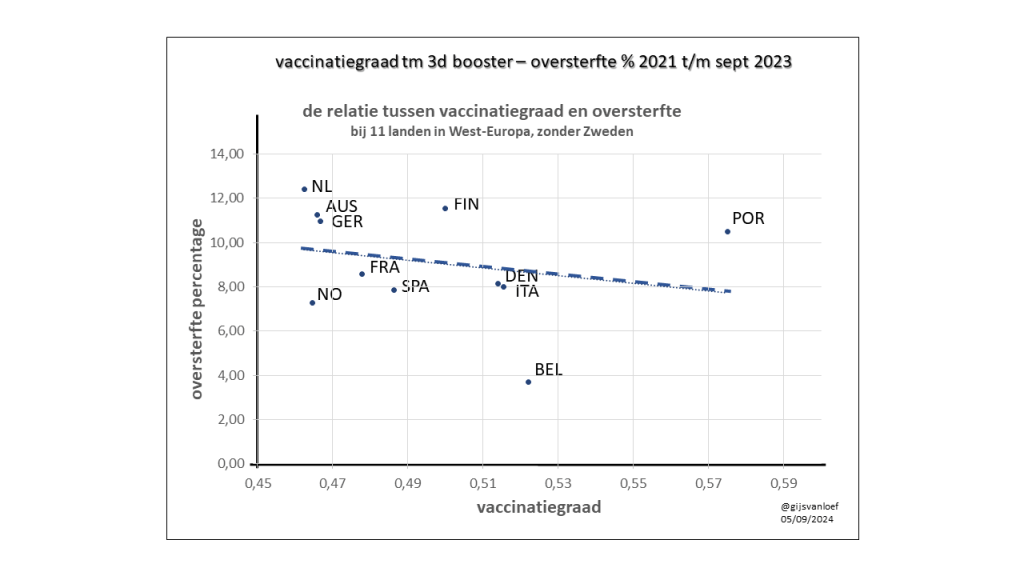
vanLoef Research maakt macro-analyses. Er is o.b.v. totaalcijfers van landen een duidelijke omgekeerde correlatie aangetoond tussen coronavaccins en overlijden. Nederland heeft namelijk niet alleen de hoogste oversterfte van West-Europa, maar tevens de laagste vaccinatiegraad. https://gijsvanloef.nl/2024/08/23/coronavaccins-en-oversterfte/
Hoofdstuk 6 – Analyses op basis van CBS microdata
In dit lange hoofdstuk doen we verslag van analyses waarin we sterfte en diagnoses hebben vergeleken tussen de (corona)gevaccineerde en ongevaccineerde populatie in Nederland; dit om de mogelijke invloed (zowel positief als negatief) van de coronavaccins op de sterfte in Nederland beter te kunnen duiden. De analyses zijn gedaan in de CBS microdata-omgeving, met data op individueel persoonsniveau. Ook hebben we daarbij gebruik gemaakt van de CIMS vaccinatie-database, eveneens aanwezig in de CBS microdata, en toegankelijk voor onderzoekers in het kader van het ZonMw Oversterfte-programma lijn 3.52 De analyses laten interessante, maar ook complexe en soms lastig te interpreteren resultaten zien. Mede door beperkingen in de brondata en de methodologie krijgen we geen definitieve antwoorden, maar wel belangrijke nieuwe aanwijzingen alsmede aanknopingspunten voor benodigde vervolgstappen. (p68) – het begin van de samenvatting.
Reactie – Geen commentaar
Hoofdstuk 7 – Betrouwbaarheid van de data
We hebben in Hoofdstuk 6 gezien dat er de nodige vraagtekens geplaatst moeten worden bij de betrouwbaarheid van de data van het CBS. Tijdens ons onderzoek zijn we op verschillende momenten en in verschillende omgevingen tegen onbetrouwbare data aangelopen, en in dit hoofdstuk geven we hiervan nog enkele voorbeelden: het CIMS, een databestand van het RIVM en data van de EMA. Niet alleen is het vaak onduidelijk wat er nu precies in de verschillende bestanden staat, maar er blijken ook in de tijd dossiers te verdwijnen. We kunnen dat aantonen doordat we in de tijd herhaaldelijk dezelfde dossiers hebben gedownload en dus het temporele verloop hebben kunnen monitoren. We zullen slechts zakelijk verslag doen, en niet speculeren over de vragen hoe en waarom dit kennelijk gebeurt. (p134) (…) – de samenvatting.
Andere citaten uit hoofdstuk 7
We concluderen dus dat de cijfers van het RIVM, het CBS en het ECDC allemaal melding maken van vermindering van het aantal gezette eerste vaccinaties in de tijd. Er is echter nog meer dat aan onze verwarring bijdraagt. (p137) (…) Met andere woorden, een vaccinatie is mislukt als de gevaccineerde persoon toch COVID-19 oploopt na vaccinatie. Het is ons niet duidelijk geworden of de GGD deze mislukte vaccinaties verwijdert. Het lijkt er al met al op dat de rapportage van het aantal gezette eerste vaccinaties niet betrouwbaar is. We vinden hiervoor aanwijzingen bij het RIVM, het CBS, de ECDC en op het coronadashboard. Het is ons ook niet duidelijk of de databases CIMS-CBS-Intern en CIMSD-CBS-Remote exact overeenkomen en indien niet waarom. Dat dit een ongewenste situatie is mag duidelijk zijn. (p139)
Er is ook nog een hele andere reden waarom wij vermoeden dat er sprake is van een serieuze onderrapportage. (…). De EMA registreert bijwerkingen van alle vaccins. In deze figuur gaat het exclusief om het Pfizer Covid-19 vaccin, en bijwerkingen met fatale afloop: sterfte dus. Het gaat om cijfers over heel Europa. Deze data worden continu geüpdatet, waarbij eerdere gegevens verwijderd worden. Om toch een vergelijking mogelijk te maken hebben wij deze data gedurende lange tijd elke week gedownload. Daarbij hebben we gezien dat er structureel meldingen verdwijnen. (p139/140)
Reactie – Dit hoofdstuk is zeer waardevol. Hoe zit het nu precies met die data van het CIMS en de EMA? Die onderreportages? Waarom verdwijnen er dossiers? Terecht luiden de auteurs de alarmbel. https://gijsvanloef.nl/2022/11/02/oversterfte-nl-dutch-data-2/
Hoofdstuk 8 – Medische overwegingen
De verschillende vaccins tegen Covid-19, meer specifiek de mRNA-vaccins van Moderna en Pfizer en de vectorvaccins van AstraZeneca en Janssen, waren gebaseerd op technieken die tot dan toe nooit op grote schaal als vaccin waren toegepast. Dientengevolge waren de effectiviteit en veiligheid op de middellange en langetermijn grotendeels onbekend. Nu, ruim drie-en-een-half jaar na de introductie, worden deze vaccins geassocieerd met een breed spectrum aan bijwerkingen. Omdat we sinds kort na start van de vaccinatie campagne onbegrepen oversterfte hebben, persisteren er vragen over een relatie tussen die twee. Een aantal van de bijwerkingen van vaccinatie zijn zo ernstig dat ze in theorie een bijdrage zouden kunnen leveren aan de oversterfte. De meest bekende zijn wellicht hartspierontsteking en de ontsteking van het hartzakje, maar de vaccins zijn ook geassocieerd met verschillende ontstekingsziekten en met het ontstaan van bloedstolsels. De beschikbare wetenschappelijke literatuur – met name pathologie- en obductiestudies – laat wel zien dat de vaccins in een zeker aantal gevallen overlijden tot gevolg kunnen hebben. Helaas zijn dit soort onderzoeken (vaak case reports en case series) niet in staat om een betrouwbare uitspraak te doen over hoe vaak een dodelijke bijwerking voorkomt. Daarnaast wordt steeds duidelijker dat vaccins niet alleen bescherming bieden tegen de ziekte waartegen gevaccineerd wordt, maar ook niet-specifieke effecten kunnen hebben op het immuunsysteem, die zowel positief als negatief kunnen zijn. Al met al is de conclusie gerechtvaardigd dat vaccins niet enkel gunstige effecten hebben, maar terdege ook bijwerkingen met zich meebrengen. Zoals bij elke medische handeling dienen de potentiële voordelen tegen de mogelijke risico’s afgewogen te worden, die kunnen verschillen per leeftijd, geslacht of medische voorgeschiedenis. Om een zorgvuldige afweging te maken zijn ander soort studies nodig. Passieve signalering van bijwerkingen en observationele studies zijn geassocieerd met verschillende biases, zoals onderraportage en healthy vaccinee bias, respectievelijk. Daarom pleiten wij – zoals vele anderen – voor langere en grotere klinische onderzoeken die vaccins toetsen op all-cause mortality of totale ernstige gezondheidsklachten. Waar deze niet mogelijk zijn, zouden cluster-gerandomiseerde implementatie studies een oplossing bieden. (p143) – de samenvatting.
Reactie – De medische expertise binnen de onderzoeksgroep lijkt me tamelijk beperkt. Het maakt het geheel nogal speculatief.
Het slothoofdstuk Conclusies en aanbevelingen is een soort samenvatting van het geheel. Ik pik er twee citaten uit.
1e ‘Transparantie in de wetenschap is cruciaal. Overheden kunnen nu te makkelijk naar het CBS en het RIVM verwijzen, zonder dat collega-wetenschappers de bevindingen makkelijk kunnen controleren.‘
Reactie – Daar ben ik het volledig mee eens.
2e ‘Immers, we zagen dat vaccinatierondes consequent leidden tot een plotselinge en extreem verhoogde sterfte onder de ongevaccineerden in dezelfde leeftijdsgroep als de gevaccineerden. Dat gegeven laat zich bijna niet anders verklaren dan door datavervuiling.’
Reactie – Daar snap ik dan weer niks van… Hier zeggen de auteurs dat er een extreme sterfte optrad onder de ongevaccineerden! Dat bewijst de stelling dat de coronavaccins beschermen. Punt uit.
Verwijzingen
https://www.nporadio1.nl/podcasts/op-zn-kop
Podcast NPOradio1 - items: CBS wil niet reageren op het onderzoeksrapport op NPOradio1/hoe het komt dat ongevaccineerden massaal stierven/goede samenwerking van Bram Bakker met micro-datateam CBS op de werkvloer/erbarmelijke kwaliteit wetenschappelijke publicaties/Telegraaf en Trouw wilden niet publiceren na voorinzage, 'het is te moeilijk' willen eerst 2nd opinion/Pieter Omtzigt blijft scherp op het onderwerp 'oversterfte' in de TK/meerdere 'eye-openers' door Marianne Zwagerman van zaken die vanLoef Research al eerder heeft benoemd/one-liner Ronald Meester: "Er zijn voldoende aanwijzingen dat de vaccins een rol spelen bij de oversterfte"
https://www.linkedin.com/feed/update/urn:li:activity:7231619347918524416/ – platform Jona Walk
https://www.linkedin.com/feed/update/urn:li:activity:7234062082957082624/ – platform Anne Laning