315 views
update 1 maart 2021 – Rectificatie CPB middels erratum 
CPB Zorgkeuzes in kaart 2020
Errata+Zorgkeuzes+in+Kaart+2020
25/11/2020 – Een stille bekentenis?
(vervolg) “…, vooral bij ingrijpende beleidswijzigingen – zoals een stelselverandering in de zorg. CPB-modellen zijn naar hun aard enigszins mechanisch, gebaseerd op verbanden uit het verleden.” @FrankHendrickx Heb ik het bij het rechte eind?! #politiek @2eKamertweets enz. 2/
— Gijs van Loef (@GijsvanLoef) November 25, 2020
Het CPB heeft met het rapport ‘Zorgkeuzes in Kaart, Analyse van beleidsopties van politieke partijen voor de zorg’ – wellicht onbedoeld – een eenzijdig beleidsadvies voor de politiek uitgebracht. Het gaat om het hoofdstuk Stelselwijzigingen. 
Tijdlijn
Het CPB is op 27 juli via de contactpersoon om een reactie gevraagd. Vraag: “Hoe moet ik in de tabel ‘Vermijdbare sterfte per 100.000 inwoners 2015’ en ‘% gemelde onvervulde zorgbehoefte 2016’ herleiden naar OECD Health at a Glance 2019?”
Op 2 sept. kreeg ik het volgende antwoord: “We zijn eruit: het blijken de getallen uit Health at a Glance 2018 te zijn. Ten tijde van het schrijven van de tekst was Health at a Glance 2019 nog niet gepubliceerd. Het betreft dus een fout in de verwijzing. De tabel is illustratief gebruikt en vormt geen input voor verdere berekeningen. We gaan na hoe we de typefout kunnen corrigeren. Hartelijk dank voor de oplettendheid.”
Kritiek op hoofdlijnen


Het hoofdstuk Stelselwijzigingen gaat in een notedop in op het type stelselwijzigingen (vijf typen, waaronder vier met meer publieke (overheids)regie – voer voor fijnproevers – en het verbieden van de winstuitkering door zorgverzekeraars ) en de technisch-financiele gevolgen daarvan inclusief de transitieperiode.

 Ik heb twee fundamentele punten van kritiek. Opmerkelijk is dat aan de kostenkant schattingen zijn gemaakt, maar dat die aan de opbrengstenkant ontbreken. (Zie pag. 445: ‘geen ex-ante besparingen worden toegekend’). De coronacrisis heeft duidelijk gemaakt dat samenwerking i.p.v. concurrentie (op de werkvloer en tussen (organisaties van) zorgverleners) nodig is. De ontstane ‘samenwerkingsgeest’ heeft onvermoede positieve krachten losgemaakt bij de bestrijding van de eerste golf, het ziekteverzuim (dat inmiddels historisch hoogten heeft bereikt en het hoogste is van alle bedrijfstakken, zie CBS) zou door de intrinsieke motivatie van zorgverleners de afgelopen maanden wel eens gedaald kunnen zijn (kan dit worden uitgerekend?), overwerk werd en wordt met inzet en zonder morren gedaan (Let wel: de voortslepende beloningsdiscussie NOS Virtueel protest zorgverleners , de politiek speelt met vuur). Welke baten zouden we hiervoor kunnen en moeten becijferen? De stelling lijkt me verdedigbaar dat de baten van een gezondere werkcultuur in de zorg door het uitgangspunt van samenwerking i.p.v. concurrentie eerder in de miljarden zullen lopen dan in de honderden miljoenen – op jaarbasis.
Ik heb twee fundamentele punten van kritiek. Opmerkelijk is dat aan de kostenkant schattingen zijn gemaakt, maar dat die aan de opbrengstenkant ontbreken. (Zie pag. 445: ‘geen ex-ante besparingen worden toegekend’). De coronacrisis heeft duidelijk gemaakt dat samenwerking i.p.v. concurrentie (op de werkvloer en tussen (organisaties van) zorgverleners) nodig is. De ontstane ‘samenwerkingsgeest’ heeft onvermoede positieve krachten losgemaakt bij de bestrijding van de eerste golf, het ziekteverzuim (dat inmiddels historisch hoogten heeft bereikt en het hoogste is van alle bedrijfstakken, zie CBS) zou door de intrinsieke motivatie van zorgverleners de afgelopen maanden wel eens gedaald kunnen zijn (kan dit worden uitgerekend?), overwerk werd en wordt met inzet en zonder morren gedaan (Let wel: de voortslepende beloningsdiscussie NOS Virtueel protest zorgverleners , de politiek speelt met vuur). Welke baten zouden we hiervoor kunnen en moeten becijferen? De stelling lijkt me verdedigbaar dat de baten van een gezondere werkcultuur in de zorg door het uitgangspunt van samenwerking i.p.v. concurrentie eerder in de miljarden zullen lopen dan in de honderden miljoenen – op jaarbasis.
Verder. Lees de tekst onder de paragraaf Stelselwijzigingen (pag.446, rechts). Mijn inschatting is dat de genoemde voordelen van een ‘Publiek stelsel’ wel eens groter zouden kunnen zijn – ze zijn m.i. zeker tastbaarder – dan de voordelen van een ‘Privaat stelsel’. Voor een ‘privaat stelsel’ pleiten onder meer de volgende argumenten: a. Het argument ‘meer vertrouwen op concurrentiële prikkels bij zorgaanbieders en uitvoerders om kwaliteit te verhogen’ is zonder meer twijfelachtig; b. het argument ‘kosten laag te houden’ lijkt mij inmiddels wel gefalsificeerd (> Hoofdlijnenakkoorden sinds 2011 om de kosten van het private stelsel van gereguleerde marktwerking te beteugelen)
 Een tweede fundamenteel punt van kritiek betreft de opsomming van de technische aanpassingen die bij een stelselwijziging nodig zijn. Aanpassingen in wet- en regelgeving, in de ICT, in administraties, enzovoorts, het geheel onder de noemer van ‘bedrijfsvoering’. Natuurlijk moet er van alles gebeuren en het uitwerken en uitvoeren van een transitie levert veel werkgelegenheid (en omzet) op voor professionele dienstverleners, maar is dat voor het grote publiek relevant? Een stelselwijziging vergt politieke wil. Punt. In schema weergegeven de tekst van het rapport (pag. 446):
Een tweede fundamenteel punt van kritiek betreft de opsomming van de technische aanpassingen die bij een stelselwijziging nodig zijn. Aanpassingen in wet- en regelgeving, in de ICT, in administraties, enzovoorts, het geheel onder de noemer van ‘bedrijfsvoering’. Natuurlijk moet er van alles gebeuren en het uitwerken en uitvoeren van een transitie levert veel werkgelegenheid (en omzet) op voor professionele dienstverleners, maar is dat voor het grote publiek relevant? Een stelselwijziging vergt politieke wil. Punt. In schema weergegeven de tekst van het rapport (pag. 446):
Kritiek bij Tabel 1
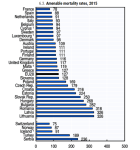
 Tabel 1 (pag. 446, afb. rechts hierboven) toont de score van NL t.o.v. enkele andere westeuropese landen op een viertal indicatoren. Algemeen geformuleerd: De indicatoren met voor NL de meest gunstige cijfers worden getoond en een aantal landen die over het algemeen hoog scoren: Noorwegen, Zwitserland, Oostenrijk, Spanje en Italie zijn overgeslagen (!). De tabel dient louter ‘ter illustratie’, weten we inmiddels – zie de correspondentie. Ik noem het cherry picking. Nemen we de indicator ‘vermijdbare sterfte‘, dit betreft ‘amenable mortality’, maar er is ook ‘preventable mortality’. Het CPB toont de ene en laat de andere weg. Het verschil in beide NL-scores is evident. Beide OECD-tabellen hier (links: preventable mortality; rechts: amenable mortality)
Tabel 1 (pag. 446, afb. rechts hierboven) toont de score van NL t.o.v. enkele andere westeuropese landen op een viertal indicatoren. Algemeen geformuleerd: De indicatoren met voor NL de meest gunstige cijfers worden getoond en een aantal landen die over het algemeen hoog scoren: Noorwegen, Zwitserland, Oostenrijk, Spanje en Italie zijn overgeslagen (!). De tabel dient louter ‘ter illustratie’, weten we inmiddels – zie de correspondentie. Ik noem het cherry picking. Nemen we de indicator ‘vermijdbare sterfte‘, dit betreft ‘amenable mortality’, maar er is ook ‘preventable mortality’. Het CPB toont de ene en laat de andere weg. Het verschil in beide NL-scores is evident. Beide OECD-tabellen hier (links: preventable mortality; rechts: amenable mortality)
Qua ‘Levensverwachting‘ doet NL het minder goed dan wordt gesuggereerd.
Zie mijn eerdere blogs hierover Levensverwachting NL zakt naar 8e plaats in EU14
Sinds 2016 doe ik onderzoek naar de uitkomsten van medische zorg in internationaal vergelijkend opzicht. Publicaties in ESB (1/2017) en Medisch Contact (42/2018). Op deze website wordt een longitudinale tabel van beschikbare en relevante indicatoren bijgehouden van 14 moderne europese landen (EU14), gebaseerd op de OECD Health at a Glance publicaties vanaf 2005.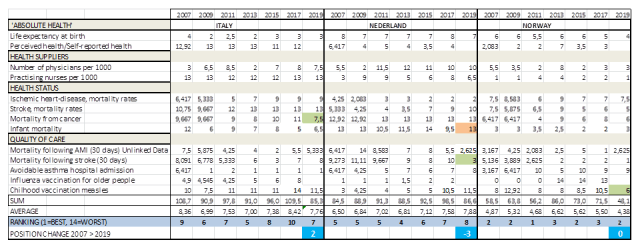
Bronnen: Zelfstandig onderzoek obv. OECD Health at a Glance: Kosten en kwaliteit EU14 obv OECD Health at a Glance
OECD ‘Mortality’ (2018): OECD Health at a Glance Mortality 2018
OECD ‘Chartset’ (2018): OECD Health at a Glance Chartset
Medisch Contact: Medisch Contact 42/2018 Nederlandse zorg valt van haar voetstuk
Categorieen zoekfunctie website: EU14, Eurostat, OECD Health at a Glance, Levensverwachting e.v.
Aanbod second opinion ‘zorg’ in verkiezingsprogramma’s: Aanbod second opinion zorg verkiezingsprogramma’s
Tweets
@CPBnl pag. 446 ‘Zorgkeuzes in Kaart’, hoofdstuk Stelselwijzigingen: Hoe moet ik ‘Vermijdbare sterfte per 100.000 inwoners 2015’ en ‘% gemelde onvervulde zorgbehoefte 2016’ herleiden naar OECD Health at a Glance 2019? Deze vraag heb ik 1 maand geleden gesteld, nog geen antwoord. pic.twitter.com/UQAdGzD0Au
— Gijs van Loef (@GijsvanLoef) August 26, 2020
3/ Ik zal het @CPBnl een handje helpen – bron ‘% gemelde onvervulde zorgbehoefte 2016’: https://t.co/TUrMSYlgMq; bron ‘Vermijdbare sterfte per 100.000 inwoners 2015’: https://t.co/HSKcxLYTKd. Dit brengt mij op de volgende kritiek. pic.twitter.com/uGdZNcy3jR
— Gijs van Loef (@GijsvanLoef) September 3, 2020
4/ De door het @CPBnl getoonde tabel is een voorbeeld van cherry picking. Algemeen: De indicatoren met voor NL de meest gunstige cijfers worden getoond en landen met hogere scores worden weggelaten. Zie ook: https://t.co/0qHLr4I85v; https://t.co/Z6QLQZUxWd
— Gijs van Loef (@GijsvanLoef) September 3, 2020
“Terwijl het huis in de fik staat (coronacrisis – publieke gezondheidszorg), adviseert het @CPBnl de politieke partijen over het groot onderhoud aan de schuur (marktzorgstelsel). Op de aanbevelingen mbt. de schuur valt ook nog een en ander af te dingen.”> https://t.co/3GIC5srRe0
— Gijs van Loef (@GijsvanLoef) September 9, 2020