280 views
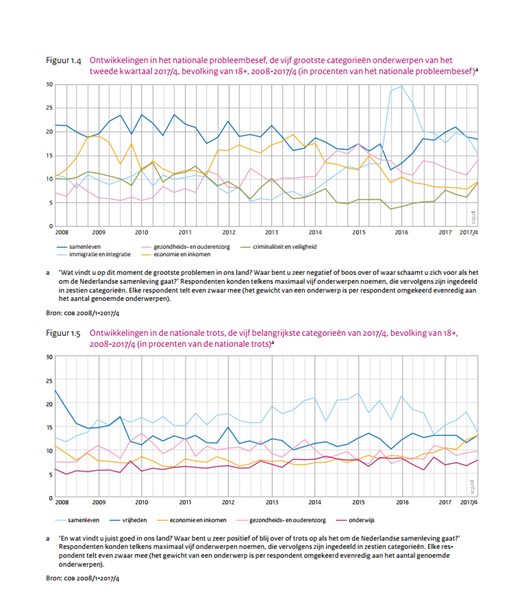
update 30/10/2018 – De langjarenvergelijking van de OESO-data laat het zien: Qua aanbod van Health Suppliers (physicians; practising nurses) verliest Nederland steeds meer terrein t.o.v. de EU14 (zie tabel van een jaar geleden)
update 31/1/2018 – Patrick Jeurissen (Hoogleraar betaalbaarheid van de zorg, science officer minVWS) bevestigd de juistheid van de analyse.
update 13/12/2017 – Xander Koolman (Gezondheidseconoom Vrije Universiteit) : “Ik vind dit een verdedigbare aanpak voor de beoordeling van de ontwikkeling van de ‘performance’ van de medisch-curatieve zorg. Natuurlijk is de Gezondheidszorg als systeem nog veel omvattender dan de cure (zie bijvoorbeeld: http://apps.who.int/iris/bitstream/10665/57320/1/bu0542.pdf ), maar dat neemt niet weg dat dit een relevante analyse is.”
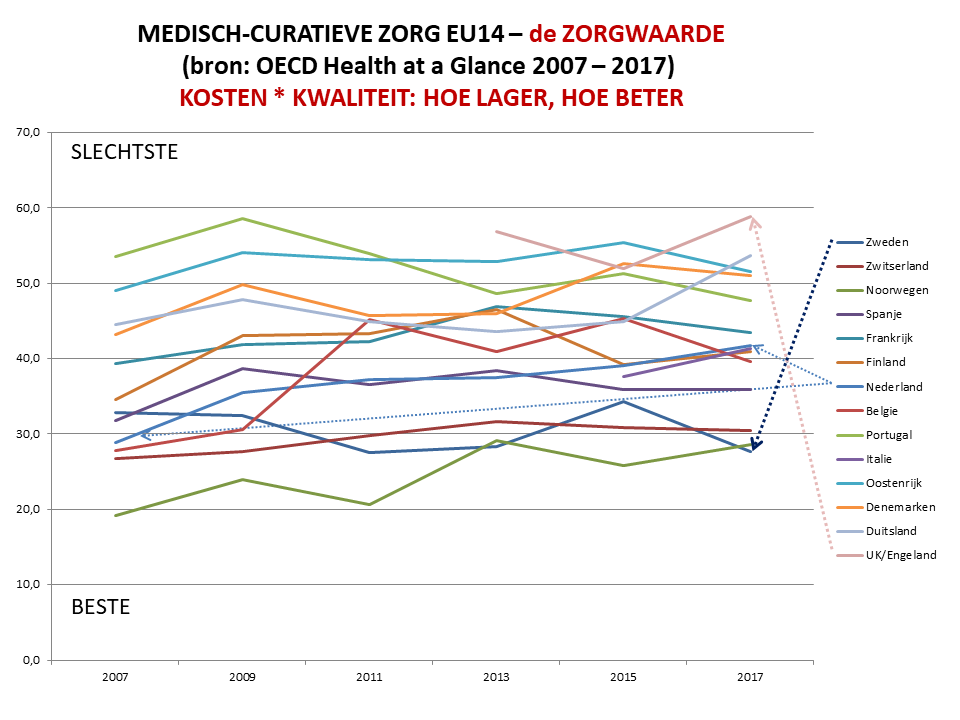
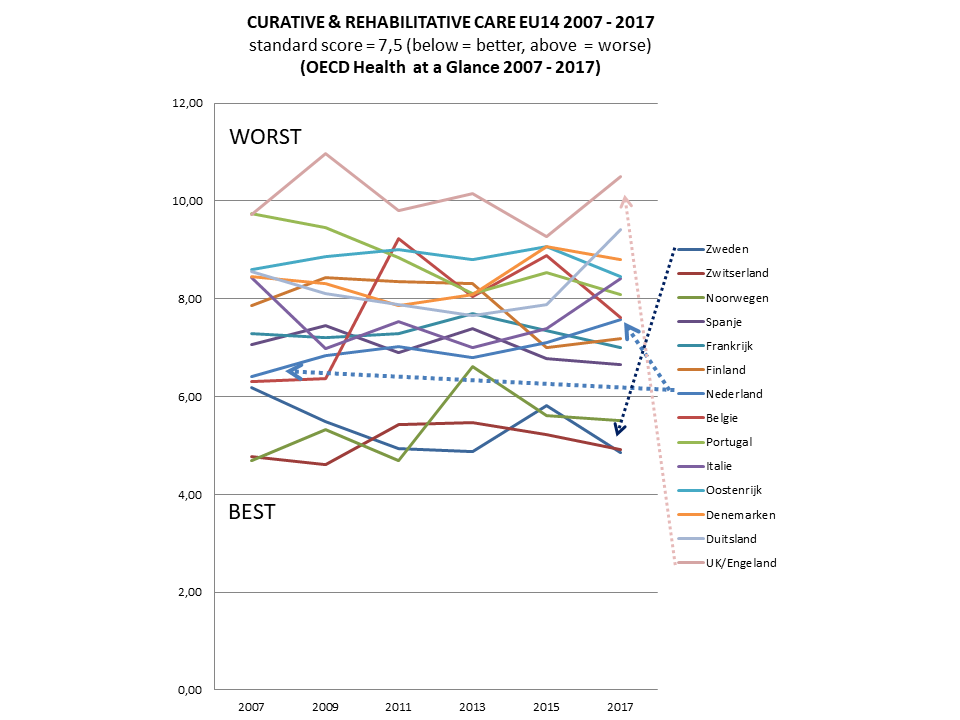
Op basis van gegevens van OECD Health at a Glance 2017 (publicatie 10 november 2017) is een update gemaakt van de landenvergelijking van de medisch-curatieve zorg (in Nederland: de zorgverzekeringswet). De kwaliteit van de medische zorg in Nederland gaat achteruit, een tendens die is ingezet met de invoering van de gereguleerde marktwerking in 2006.
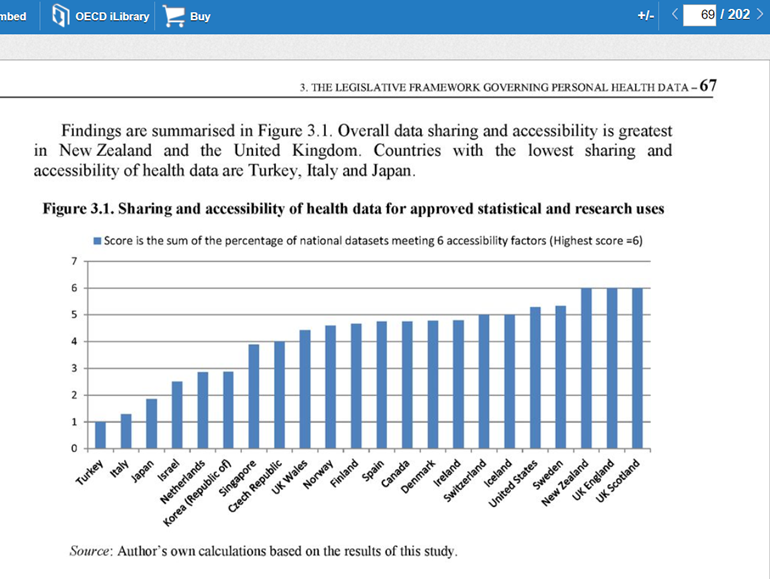
On request translation in English can be made – Data retrieved from OECD Health at a Glance, 2007, 2009, 2011, 2013, 2015, 2017.
Opzet van de landenvergelijking
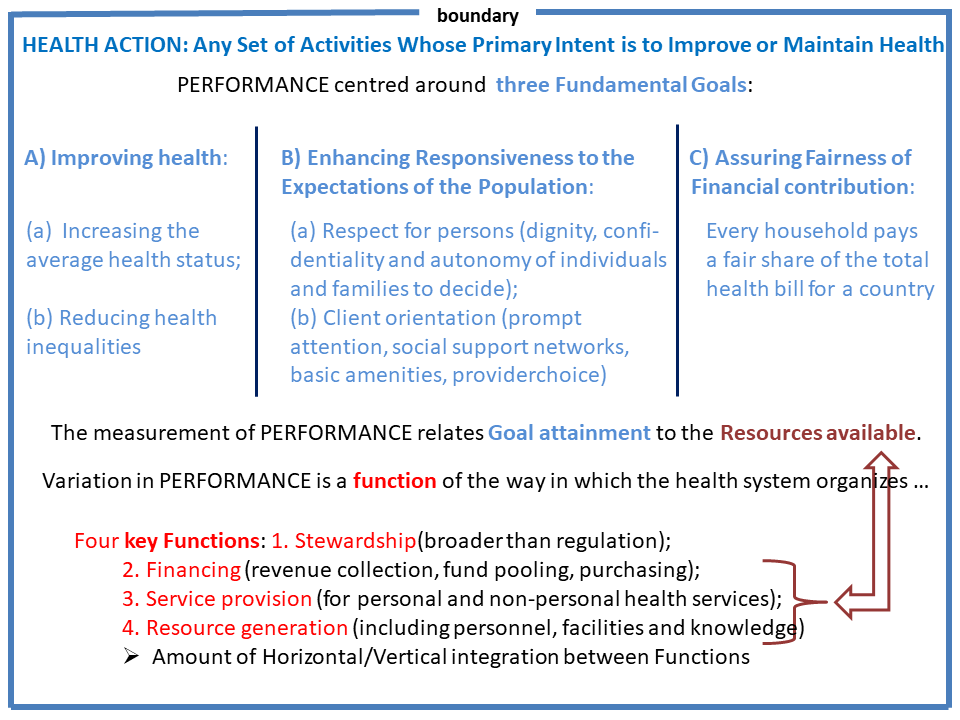
Wat zijn Nederlandse medische zorgprestaties in internationaal vergelijkend perspectief?
Gekozen is voor een selectie van de 14 ‘moderne’ Europese landen met een minimale bevolkingsomvang van 5 miljoen inwoners. De overweging is dat zo’n selectie zinvoller is dan de gebruikelijke vergelijking met de OECD-landen in totaliteit. De 14 moderne Europese landen die onderling worden vergeleken zijn: België, Denemarken, Duitsland, Engeland (UK), Frankrijk, Finland, Italië, Nederland, Noorwegen, Oostenrijk, Portugal, Spanje, Zweden en Zwitserland. Dit zijn 14 moderne Europese landen die een gedeelde politiek-democratische, sociaal-economische en technologische ontwikkeling doormaken, waardoor de vergelijkbaarheid toeneemt.
Van deze 14 landen zijn data beschikbaar in de periodieke (jaarlijkse) OECD Health at a Glance rapportages die online raadpleegbaar zijn.
Selectie van indicatoren van medische kwaliteit
Op basis van de online tabellen van OESO Health at a Glance is een selectie gemaakt van bruikbare kwaliteitsindicatoren. Daarbij is als volgt te werk gegaan:
- Indicatoren komen in alle opeenvolgende OESO rapportages voor (in 2007 was er een veel beperktere verzameling indicatoren dan in 2016)
- uitsluitend selectie van indicatoren met data van minimaal 12 van de 14 moderne EU-landen
- selectie van indicatoren die daadwerkelijk iets zeggen over kwaliteit (zoals het aantal docters/nurses, mortality rates, cancer survival, avoidable hospital admissions en vaccinations); 12 Medische specialisten zijn als controlepanel geraadpleegd bij de bepaling van de indicatoren.
- Non-medical determinants of health (zoals smoking, alcohol consumption en overweight and obesity) zijn uiteraard van invloed, maar niet meegenomen in de vergelijking.
Dertien medische kwaliteitsindicatoren zijn in een longitudinale tabel weergegeven, data uit OECD Health at a Glance van de jaren 2007, 2009, 2011, 2013, 2016 en 2017. Aldus is een tabel samengesteld onderverdeeld in vier clusters: Absolute health; Health Suppliers; Health Status en Quality of Care.
De OESO-tabel scores van de 14 landen zijn omgezet in punten: 1 punt voor het land met de beste score, 14 punten voor het land met de slechtste score. De scores op alle 13 indicatoren zijn opgeteld en gedeeld door 13, dit is de gemiddelde score per land. De gemiddelde score per land is vertaald naar de eindpositie: het land met de hoogste kwaliteit heeft de laagste score, het land met de laagste kwaliteit heeft de hoogste score. De tabel is voor de leesbaarheid opgesplitst in 5 delen:
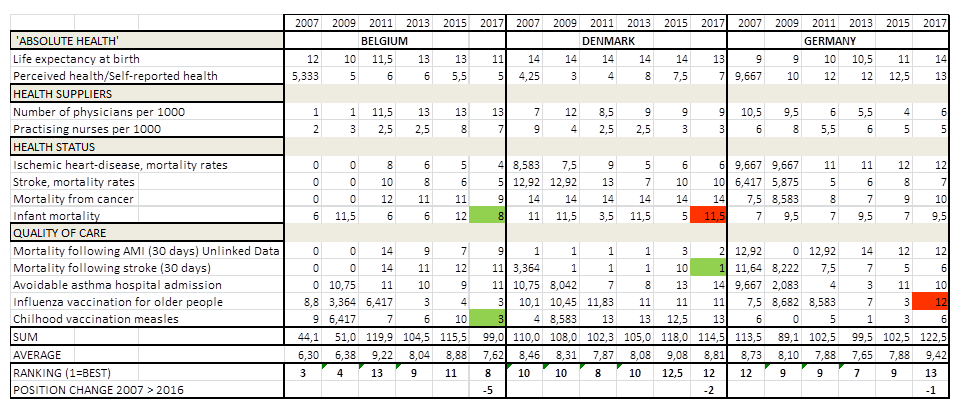


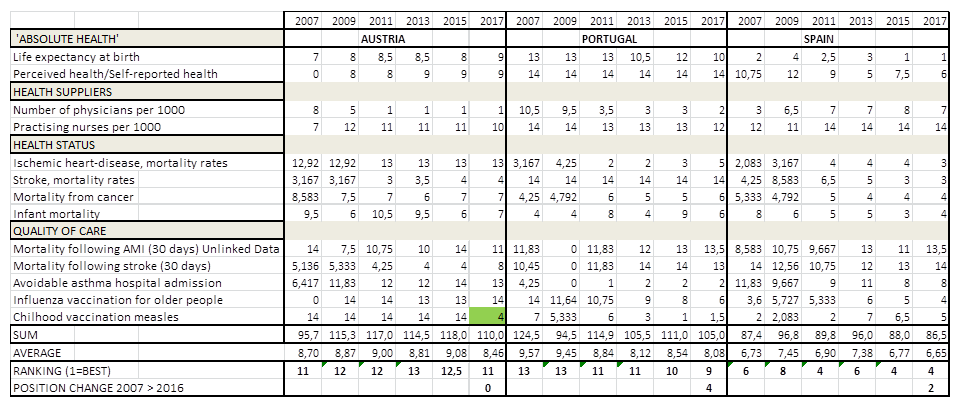

NB laatste rij POSITION CHANGE in de eerste 4 tabellen 2007 > 2016, m/z 2007 > 2017
Zie ook: https://gijsvanloef.nl/2016/12/09/kwaliteit-medische-zorg-gedaald-tov-europees-gemiddelde-van-20072016
Kostenkant EU14
Aan de kostenkant zien we een bevriezing van het %BNP is vrijwel alle landen. Nationale overheden zien geen andere mogelijkheid om de macrokosten en budgettaire lasten in de hand te houden. Kosten hebben soms betrekking op 2015, soms op 2016. De grafiek (o.b.v. het ESB-artikel van 1/2017):
https://gijsvanloef.nl/wp-content/uploads/2017/01/vanloef-leijten-esb4745-026-029.pdf

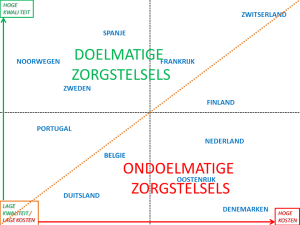
Zie verder: Kosten * Kwaliteit
Vind-ik-leuk Aan het laden...