update 13/9/2017 – Welkom lezers, u bent met tientallen aanwezig op deze en andere pagina’s. Alhoewel deze tekst bijna een jaar oud is, heeft ze niets aan betekenis ingeboet. Dat geldt voor het gehele feuilleton over de marktwerking in de curatieve zorg.
De verhouding tussen zorgprestaties (op geaggregeerd niveau) en macro-zorgkosten is wezenlijk om dichter bij een antwoord te komen op de vraag hoe goed een zorgstelsel van een land nu eigenlijk is. Er zijn twee niveau’s: het stelsel (macro) en concrete zorgverlening voor de patiënt (micro). De zorgprestaties liggen op het micro-niveau en daar zijn metingen van, net als de macro-kosten (ik baseer mij op de OESO, een onomstreden internationale bron).
De pijlers waar ons zorgstelsel op rust zijn, naast zorgkwaliteit: toegankelijkheid, betaalbaarheid (macro en micro) en solidariteit. Deze drie pijlers staan zwaar onder druk. De kwaliteit van de gezondheidszorg in zijn geheel wordt verder bepaald door contextvariabelen als de geografie van een land en het klimaat, rook-, drink- en eetgewoonten, culturele tradities, sociaaleconomische omstandigheden etc.
Internationale vergelijking van landen
In de hier gepresenteerde internationale vergelijking gaat het dus om de macro-kosten versus de micro-zorgprestaties in medische zin. De andere pijlers (naast de macro-zorgkosten) blijven buiten beschouwing. Daar zijn ook nauwelijks internationaal vergelijkbare gegevens van.
De vraag is: Wat zijn de medische zorgprestaties en hoeveel geld geven we in zijn totaliteit aan zorg uit? Er is natuurlijk een verband. Anders geformuleerd: Wat is de verhouding tussen prijs en prestaties? Hoe doet Nederland het qua prijs : prestaties in vergelijking met de 13 andere moderne Europese landen? (zie mijn vorige blog ‘Nederland heeft niet de beste zorg van Europa’). Dit is het tweede deel van mijn onderzoek.
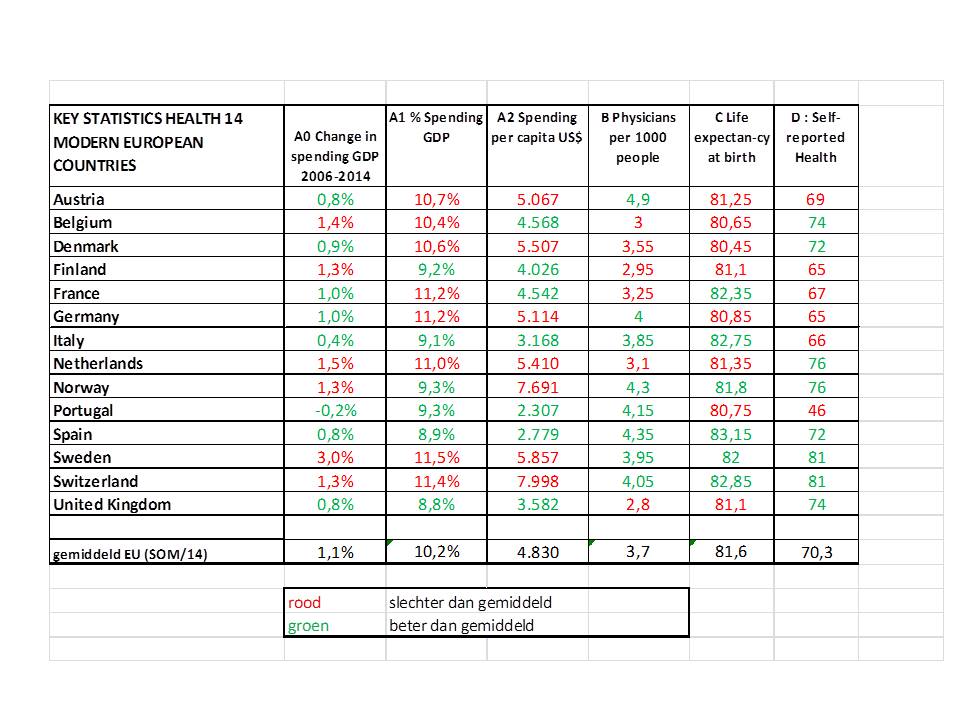
De kosten-KPI’s zijn:
- A0: % kostenontwikkeling BNP 2006-2014 (Wereld Bank)
- A1: % uitgaven BNP (OESO, Wereld Bank) en
- A2: uitgaven per hoofd vd bevolking (OESO, Wereld Bank)
Selectie van indicatoren van medische kwaliteit
Op basis van de online tabellen van OESO Health at a Glance is op basis van alle hoofdstukken (van Health Status t/m Ageing and long-term care) een selectie gemaakt van bruikbare kwaliteitsindicatoren, naast de in deel 1 al genoemde Life expectancy at birth, Number of Physicians en Perceived helath status/Self-reported health.
Daarbij is als volgt te werk gegaan:
- uitsluitend selectie van indicatoren met data van alle 14 moderne EU-landen
- selectie van indicatoren die daadwerkelijk iets zeggen over kwaliteit (mortality, cancer survival, avoidable hospital admissions )
- Non-medical determinants of health zijn niet meegenomen
- Het aantal Pharmacists and pharmacies is meegenomen als tweede indicator van de aanbodzijde: Health Suppliers
- Organ donation is als aparte indicator meegenomen (geen OESO; http://public.tableau.com/views/BOTnet/OrganDonorMap?:showVizHome=no )
Aldus is een tabel samengesteld met 19 indicatoren, onderverdeeld in vier clusters: Absolute health; Health Suppliers; Health Status en Quality of Care.
Opzet van de tabel
De OESO-tabel scores van de 14 landen zijn omgezet in punten: 1 punt voor het land met de beste score, 14 punten voor het land met de slechtste score. De scores op alle 19 indicatoren zijn opgeteld en gedeeld door 19, dit is de gemiddelde score per land. De gemiddelde score per land is vertaald naar de eindpositie: het land met de hoogste kwaliteit heeft de laagste score, het land met de laagste kwaliteit heeft de hoogste score.
 Doelmatigheid van de 14 Europese zorgstelsels
Doelmatigheid van de 14 Europese zorgstelsels
Nu er een gekwantificeerd beeld is van de kwaliteit van verschillende medische zorgprestaties is het mogelijk om een prijs : prestatie verhouding te kwantificeren. Op dezelfde wijze zijn de drie kosten-KPI’s omgezet in punten van 1 t/m 14. Het land met de hoogste uitgave aan zorg als % BNP krijgt 1 punt, het land met de laagste uitgave aan zorg als % BNP krijgt 14 punten. De scores op de 3 KPI’s zijn opgeteld en gedeeld door 3, dit is opnieuw de gemiddelde score per land.
Als de medische zorg in alle landen even doelmatig georganiseerd is zijn de kosten en de prestaties recht evenredig, dan geldt: X=Y. Het land met de beste medische zorg (1 punt) geeft het meeste geld uit aan zorg (1 punt). Het land met de slechtste medische zorg (14 punten), geeft het minste geld uit aan zorg (14 punten). Maar de werkelijkheid is anders, er zijn landen die veel medische zorgkwaliteit leveren voor het geld en er zijn landen die weinig medische zorgkwaliteit leveren voor het geld. Dit wordt grafisch weergegeven met een ‘landenwolk’ (puntenwolk) rondom de diagonaal X (Kosten) = Y (Zorgkwaliteit).
De twee score-reeksen van 1 t/m 14 zijn gelijkmatig verdeeld over de twee assen. Het land dat verticaal aan de top staat (Zwitserland) heeft de beste zorgkwaliteit, het land dat horizontaal het meest naar rechts staat (Zweden) heeft de hoogste zorgkosten. De landenwolk geeft een beeld van de relatieve positie van de 14 landen ten opzichte van elkaar. Dit is de landenwolk:

Zonder Long-term care (ouderenzorg)
De hoge zorgkosten van Nederland zijn voor een deel het gevolg van de hoge uitgaven aan Long-term care (oa. de ouderenzorg). Er is dus een reden om een variant van de landenwolk te maken zonder de Long-term care. Noodgedwongen vallen dan twee landen af omdat er geen data zijn, Italië en Engeland. Bij de kosten-KPI’s is het aandeel van de Long-term care (%) afgetrokken (%BNP; per capita).
Het geeft een aantal horizontale verschuivingen op de X-as. Noorwegen, Zweden, België en Nederland worden goedkoper, Oostenrijk, Duitsland en vooral Frankrijk worden duurder. Spanje heeft kwalitatief de op een na beste zorg en de laagste kosten, daardoor steekt Spanje er met kop en schouders bovenuit. Zwitserland is de top, zowel qua kosten als kwaliteit van de zorg. Duitsland komt er het slechtste uit (zeer hoge kosten, zeer lage zorgkwaliteit). Nederland heeft kwalitatief matige medische zorg en gemiddelde kosten. Nederland staat daardoor onder de diagonaal en hoort bij de vier landen met een ‘ondoelmatig’ zorgstelsel.

Conclusie
De conclusie van de twee deelonderzoeken is dat de kwaliteit van de Nederlandse medische zorg onder het gemiddelde niveau van de 14 landen ligt en dat de kosten, niet gecorrigeerd voor de Long-term care, hoog zijn. Maar ook als de Long-term care eruit gehaald wordt blijft Nederland aan de verkeerde kant van de diagonaal (12 landen). Het bevestigt het beeld dat het Nederlandse zorgstelsel van gereguleerde marktwerking een ondoelmatig zorgstelsel is.
Nederlanders betalen letterlijk en figuurlijk een hoge prijs voor een matige medische gezondheidszorg. Nederlanders krijgen geen waar voor hun geld. Het roept de grote vraag op, op welke inzichten deze (en andere officiële) publicaties van de overheid en de wetenschap gebaseerd zijn?



Vind-ik-leuk Aan het laden...